
เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคเบาหวานในหญิงตั้งครรภ์
ผู้เชี่ยวชาญทางการแพทย์ของบทความ
ตรวจสอบล่าสุด: 04.07.2025
โรคเบาหวานในหญิงตั้งครรภ์เป็นกลุ่มโรคเมตาบอลิซึมที่มีลักษณะเด่นคือภาวะน้ำตาลในเลือดสูงซึ่งเกิดจากข้อบกพร่องในการหลั่งอินซูลิน การทำงานของอินซูลิน หรือทั้งสองอย่าง ภาวะน้ำตาลในเลือดสูงเรื้อรังในโรคเบาหวานจะนำไปสู่ความเสียหายและความล้มเหลวของอวัยวะต่างๆ โดยเฉพาะดวงตา ไต ระบบประสาท และระบบหัวใจและหลอดเลือด
เบาหวานขณะตั้งครรภ์สามารถจำแนกได้เป็น A1GDM และ A2GDM เบาหวานขณะตั้งครรภ์ที่ควบคุมได้โดยไม่ต้องใช้ยาและตอบสนองต่อการบำบัดด้วยการควบคุมอาหารเรียกว่าเบาหวานขณะตั้งครรภ์ที่ควบคุมด้วยอาหารหรือ A1GDM ในทางกลับกัน เบาหวานขณะตั้งครรภ์ที่ควบคุมด้วยยาเพื่อควบคุมระดับน้ำตาลในเลือดให้เหมาะสมเรียกว่า A2GDM [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
ระบาดวิทยา
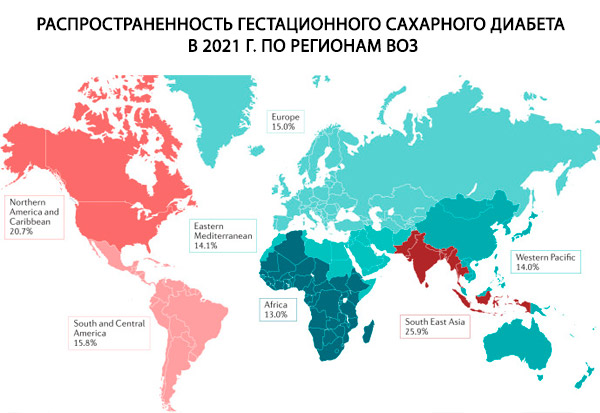
โรคเบาหวาน (DM) เป็นโรคทางเมตาบอลิซึมที่เกิดจากการผลิตอินซูลินที่บกพร่อง การทำงานของอินซูลินที่บกพร่อง หรือทั้งสองอย่าง โรคเบาหวานเป็นโรคไม่ติดต่อเรื้อรังที่สำคัญซึ่งเพิ่มขึ้นทั่วโลก โดยทำให้มีผู้เสียชีวิตและเจ็บป่วย 4.8 ล้านคนต่อปีใน 371 ล้านคน ในช่วงไม่กี่ปีที่ผ่านมา มีการสังเกตพบรูปแบบการเปลี่ยนแปลงของอายุที่เริ่มเป็นโรคเบาหวาน โดยปัจจุบันประชากรที่อายุน้อยกว่าได้รับผลกระทบมากกว่าปกติ คาดว่าปัจจุบันผู้หญิงวัยเจริญพันธุ์ทั่วโลกมีโรคเบาหวานประมาณ 28 ล้านคน ผู้หญิงเหล่านี้ส่วนใหญ่เป็นโรคเบาหวานชนิดที่ 2 และ 80% ของโรคเบาหวานเกิดขึ้นในประเทศที่มีรายได้น้อยและปานกลาง [ 6 ]
จากข้อมูลต่างๆ พบว่า 1 ถึง 14% ของการตั้งครรภ์ทั้งหมด (ขึ้นอยู่กับประชากรที่ศึกษาและวิธีการวินิจฉัยที่ใช้) มีภาวะแทรกซ้อนจากเบาหวานขณะตั้งครรภ์
อุบัติการณ์ของโรคเบาหวานชนิดที่ 1 และ 2 ในสตรีวัยเจริญพันธุ์อยู่ที่ 2% โดยใน 1% ของการตั้งครรภ์ทั้งหมด ผู้หญิงจะเป็นโรคเบาหวานในระยะแรก ใน 4.5% ของกรณีเกิดเบาหวานขณะตั้งครรภ์ โดยใน 5% ของกรณีเบาหวานจะแสดงอาการโดยอ้างว่าเป็นเบาหวานขณะตั้งครรภ์
ในระหว่างตั้งครรภ์ โรคเบาหวานอาจเป็นเบาหวานชนิดที่ 1 หรือ 2 ที่มีอยู่ก่อนแล้ว หรือเบาหวานขณะตั้งครรภ์ (GDM) ก็ได้ สำหรับโรคเบาหวานที่มีอยู่ก่อนแล้ว ปัจจัยเสี่ยง เช่น พันธุกรรม ประวัติครอบครัวเป็นเบาหวานชนิดที่ 1 และโรคภูมิต้านทานตนเอง มีบทบาทสำคัญในการพัฒนาเป็นเบาหวานชนิดที่ 1[ 7 ] ปัจจัยที่มีบทบาทสำคัญทั้งในเบาหวานชนิดที่ 2 และ GDM ได้แก่ โรคอ้วน การรับประทานอาหารที่ไม่ดีต่อสุขภาพ การไม่ออกกำลังกาย ประวัติครอบครัวเป็นเบาหวานชนิดที่ 2 อายุของมารดา และเชื้อชาติ[ 8 ] การเปลี่ยนแปลงไลฟ์สไตล์อื่นๆ เช่น การดื่มแอลกอฮอล์มากเกินไปและการสูบบุหรี่ยังเกี่ยวข้องกับสาเหตุของเบาหวานชนิดที่ 2 อีกด้วย
สาเหตุของการเจ็บป่วยของทารกในครรภ์ที่เพิ่มขึ้น ได้แก่ ภาวะตัวโต ภาวะน้ำตาลในเลือดต่ำ ความผิดปกติแต่กำเนิด กลุ่มอาการระบบทางเดินหายใจล้มเหลว บิลิรูบินในเลือดสูง ภาวะแคลเซียมในเลือดต่ำ เม็ดเลือดแดงมาก แมกนีเซียมในเลือดต่ำ ด้านล่างนี้เป็นการจำแนกประเภทของ P. White ซึ่งระบุความน่าจะเป็นเชิงตัวเลข (p, %) ของการเกิดทารกที่มีชีวิตโดยขึ้นอยู่กับระยะเวลาและภาวะแทรกซ้อนของโรคเบาหวานในมารดา
- ระดับ A. ภาวะความทนต่อกลูโคสในเลือดบกพร่องและไม่มีภาวะแทรกซ้อน - p = 100;
- Class B ระยะเวลาเป็นโรคเบาหวานน้อยกว่า 10 ปี เริ่มมีอาการในอายุมากกว่า 20 ปี ไม่มีภาวะแทรกซ้อนทางหลอดเลือด - p=67;
- Class C ระยะเวลาตั้งแต่ 10-19 ปี เกิดขึ้นในช่วงอายุ 10-19 ปี ไม่มีภาวะแทรกซ้อนทางหลอดเลือด - p=48;
- ระดับ D. ระยะเวลามากกว่า 20 ปี เกิดขึ้นก่อน 10 ปี; โรคจอประสาทตาเสื่อมหรือหลอดเลือดขามีแคลเซียมเกาะ - p=32;
- คลาส E. การสร้างแคลเซียมในหลอดเลือดในอุ้งเชิงกราน - p=13;
- คลาส F. โรคไต - p=3.
สาเหตุ โรคเบาหวานในหญิงตั้งครรภ์
เบาหวานขณะตั้งครรภ์หรือเบาหวานขณะตั้งครรภ์ (GDM) เป็นโรคที่เกิดจากความผิดปกติของระดับน้ำตาลกลูโคส (GT) ที่เกิดขึ้นในระหว่างตั้งครรภ์และจะหายได้หลังคลอด เกณฑ์การวินิจฉัยโรคเบาหวานประเภทนี้คือมีระดับน้ำตาลในเลือดในเส้นเลือดฝอยเกิน 2 ใน 3 ค่าต่อไปนี้ มิลลิโมลต่อลิตร: ขณะอดอาหาร - 4.8, 1 ชั่วโมงหลังอาหาร - 9.6 และ 2 ชั่วโมงหลังอาหาร - 8 หลังจากรับประทานกลูโคส 75 กรัมทางปาก
ภาวะน้ำตาลในเลือดสูงในระหว่างตั้งครรภ์สะท้อนถึงผลทางสรีรวิทยาของฮอร์โมนจากรกและการดื้อต่ออินซูลิน และเกิดขึ้นในสตรีมีครรภ์ประมาณ 2% การตรวจพบภาวะน้ำตาลในเลือดสูงในระยะเริ่มต้นมีความสำคัญด้วยสองเหตุผล ประการแรก สตรี 40% ที่มีประวัติเบาหวานขณะตั้งครรภ์จะเกิดโรคเบาหวานทางคลินิกภายใน 6-8 ปี ดังนั้นจึงจำเป็นต้องติดตามการรักษา ประการที่สอง ภาวะน้ำตาลในเลือดสูงจะเพิ่มความเสี่ยงต่อการเสียชีวิตของทารกในครรภ์และภาวะทารกในครรภ์พิการ เช่นเดียวกับโรคเบาหวาน
สาเหตุของเบาหวานขณะตั้งครรภ์ดูเหมือนจะเกี่ยวข้องกับ
- ความผิดปกติของเซลล์เบต้าของตับอ่อนหรือการตอบสนองของเซลล์เบต้าต่อระดับน้ำตาลในเลือดที่ล่าช้าและ
- ภาวะดื้อต่ออินซูลินรุนแรงอันเกิดจากการหลั่งฮอร์โมนของรก
แล็กโทเจนในรกของมนุษย์เป็นฮอร์โมนหลักที่เกี่ยวข้องกับการเพิ่มขึ้นของความต้านทานอินซูลินใน GDM ฮอร์โมนอื่นๆ ที่เกี่ยวข้องกับการเกิดโรคนี้ ได้แก่ ฮอร์โมนการเจริญเติบโต โพรแลกติน ฮอร์โมนคอร์ติโคโทรปินรีลีสซิ่ง และโปรเจสเตอโรน ฮอร์โมนเหล่านี้มีส่วนช่วยกระตุ้นความต้านทานอินซูลินและภาวะน้ำตาลในเลือดสูงในระหว่างตั้งครรภ์
ปัจจัยเสี่ยง
ในการไปพบแพทย์ครั้งแรกของหญิงตั้งครรภ์ จำเป็นต้องประเมินความเสี่ยงในการเกิดเบาหวานขณะตั้งครรภ์ เนื่องจากต้องมีการวินิจฉัยเพิ่มเติมด้วย กลุ่มที่มีความเสี่ยงต่ำสำหรับการเกิดเบาหวานขณะตั้งครรภ์ ได้แก่ สตรีอายุต่ำกว่า 25 ปี มีน้ำหนักตัวปกติก่อนตั้งครรภ์ ไม่มีประวัติเบาหวานในญาติสายตรง ไม่มีประวัติความผิดปกติของการเผาผลาญคาร์โบไฮเดรต (รวมถึงภาวะน้ำตาลในเลือดสูง) และมีประวัติการคลอดบุตรโดยไม่มีภาวะแทรกซ้อน เพื่อจัดกลุ่มสตรีให้อยู่ในกลุ่มที่มีความเสี่ยงต่ำสำหรับการเกิดเบาหวานขณะตั้งครรภ์ จะต้องมีอาการทั้งหมดที่ระบุไว้ ในกลุ่มสตรีนี้ จะไม่มีการทดสอบโดยใช้การทดสอบน้ำหนัก และจะจำกัดอยู่เพียงการติดตามระดับน้ำตาลในเลือดขณะอดอาหารเป็นประจำเท่านั้น
ตามความเห็นเป็นเอกฉันท์ของผู้เชี่ยวชาญในและต่างประเทศ กลุ่มเสี่ยงสูงสำหรับการเกิดเบาหวานขณะตั้งครรภ์ ได้แก่ สตรีที่มีภาวะอ้วนมาก (BMI ≥30 กก./ม.2 )เบาหวานในญาติสายตรง มีข้อบ่งชี้ของเบาหวานขณะตั้งครรภ์ในประวัติ หรือความผิดปกติของการเผาผลาญคาร์โบไฮเดรตใดๆ นอกเหนือจากการตั้งครรภ์ หากต้องการจัดกลุ่มสตรีอยู่ในกลุ่มเสี่ยงสูง เพียงแค่มีอาการที่ระบุไว้ก็เพียงพอแล้ว สตรีเหล่านี้จะได้รับการทดสอบในการไปพบแพทย์ครั้งแรก (แนะนำให้ตรวจวัดระดับกลูโคสในเลือดขณะท้องว่าง และทดสอบด้วยกลูโคส 100 กรัม ดูวิธีการด้านล่าง)
กลุ่มที่มีความเสี่ยงเฉลี่ยในการเกิดเบาหวานขณะตั้งครรภ์ ได้แก่ ผู้หญิงที่ไม่ได้อยู่ในกลุ่มเสี่ยงต่ำและเสี่ยงสูง เช่น ผู้ที่มีน้ำหนักตัวเกินเล็กน้อยก่อนตั้งครรภ์ มีประวัติการคลอดบุตรที่ซับซ้อน (ทารกตัวใหญ่ น้ำคร่ำมากเกินปกติ แท้งบุตรเอง ครรภ์เป็นพิษ ทารกในครรภ์พิการแต่กำเนิด ทารกคลอดตาย) เป็นต้น ในกลุ่มนี้ การตรวจจะดำเนินการในช่วงที่สำคัญของการเกิดเบาหวานขณะตั้งครรภ์ ซึ่งก็คือ อายุครรภ์ 24-28 สัปดาห์ (การตรวจเริ่มต้นด้วยการตรวจคัดกรอง)
มีการรายงานปัจจัยเสี่ยงทางคลินิกอื่นๆ หลายประการสำหรับการเกิดเบาหวานขณะตั้งครรภ์ ปัจจัยทางคลินิกเหล่านี้ได้แก่: [ 12 ]
- น้ำหนักเกิน (ดัชนีมวลกายมากกว่า 25)
- การออกกำลังกายลดลง
- ญาติสายตรงเป็นโรคเบาหวาน
- ประวัติเบาหวานขณะตั้งครรภ์หรือทารกแรกเกิดที่มีอาการตัวโตผิดปกติ รวมถึงโรคเมตาบอลิซึมที่เกี่ยวข้อง เช่น ความดันโลหิตสูง
- HDL ต่ำ
- ไตรกลีเซอไรด์เกิน 250
- โรคถุงน้ำในรังไข่หลายใบ
- ค่าฮีโมโกลบิน A1C มากกว่า 5.7
- ความผิดปกติในการทดสอบความทนต่อกลูโคสทางปาก
- เครื่องหมายที่สำคัญใดๆ ของการดื้อต่ออินซูลิน (acanthosis nigricans)
- ประวัติการเป็นโรคหลอดเลือดหัวใจในอดีต
กลไกการเกิดโรค
แล็กโทเจนของรกมนุษย์เป็นฮอร์โมนที่หลั่งออกมาจากรกในระหว่างตั้งครรภ์ ฮอร์โมนนี้มีองค์ประกอบที่เทียบได้กับฮอร์โมนการเจริญเติบโตและทำให้เกิดการเปลี่ยนแปลงทางเมตาบอลิซึมที่สำคัญในระหว่างตั้งครรภ์เพื่อรักษาสถานะทางโภชนาการของทารกในครรภ์ ฮอร์โมนนี้สามารถกระตุ้นให้เกิดการเปลี่ยนแปลงและปรับเปลี่ยนตัว รับ อินซูลินการเปลี่ยนแปลงของโมเลกุลต่อไปนี้ดูเหมือนจะเกี่ยวข้องกับการดูดซึมกลูโคสที่ลดลงโดยเนื้อเยื่อรอบนอก:
- การเปลี่ยนแปลงทางโมเลกุลของซับยูนิตเบตาของตัวรับอินซูลิน
- การฟอสโฟรีเลชันของไทโรซีนไคเนสลดลง
- การสร้างแบบจำลองของสารตั้งต้นตัวรับอินซูลิน-1 และฟอสฟาติดิลอิโนซิทอล 3-ไคเนส
ระดับน้ำตาลกลูโคสในมารดาที่สูงจะผ่านรกและทำให้เกิดภาวะน้ำตาลในเลือดสูงในทารกในครรภ์ ตับอ่อนของทารกในครรภ์จะถูกกระตุ้นเพื่อตอบสนองต่อภาวะน้ำตาลในเลือดสูง คุณสมบัติทางอนาโบลิกของอินซูลินจะกระตุ้นให้เนื้อเยื่อของทารกในครรภ์เติบโตในอัตราที่เพิ่มขึ้น
มีรายงานว่าดัชนีมวลกายที่สูงและภาวะอ้วนอาจนำไปสู่การอักเสบในระดับต่ำ การอักเสบเรื้อรังทำให้เกิดการสังเคราะห์กรดแซนทูเรนิก ซึ่งเกี่ยวข้องกับการเกิดภาวะก่อนเบาหวานและเบาหวานขณะตั้งครรภ์ [ 15 ]
อาการ โรคเบาหวานในหญิงตั้งครรภ์
เบาหวานก่อนตั้งครรภ์
อาการในหญิงตั้งครรภ์ที่เป็นโรคเบาหวานชนิดที่ 1 และ 2 ขึ้นอยู่กับระดับการชดเชยและระยะเวลาของโรค โดยส่วนใหญ่จะถูกกำหนดโดยการมีและระยะของภาวะแทรกซ้อนทางหลอดเลือดเรื้อรังของโรคเบาหวาน (ความดันโลหิตสูง โรคจอประสาทตาเบาหวาน โรคไตจากเบาหวาน โรคเส้นประสาทอักเสบจากเบาหวาน ฯลฯ)
 [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ]
เบาหวานขณะตั้งครรภ์
อาการของโรคเบาหวานขณะตั้งครรภ์ขึ้นอยู่กับระดับของภาวะน้ำตาลในเลือดสูง อาจแสดงอาการเป็นภาวะน้ำตาลในเลือดสูงเล็กน้อยขณะท้องว่าง ภาวะน้ำตาลในเลือดสูงหลังอาหาร หรืออาการทางคลินิกแบบคลาสสิกของโรคเบาหวานที่มีค่าน้ำตาลในเลือดสูง ในกรณีส่วนใหญ่ อาการทางคลินิกจะไม่ปรากฏหรือไม่มีการระบุ มักเป็นโรคอ้วนในระดับต่างๆ กัน มักมีน้ำหนักขึ้นอย่างรวดเร็วในระหว่างตั้งครรภ์ หากค่าน้ำตาลในเลือดสูง มักมีอาการปัสสาวะบ่อย กระหายน้ำ อยากอาหารมากขึ้น เป็นต้น ความยากลำบากที่สุดในการวินิจฉัยคือกรณีของเบาหวานขณะตั้งครรภ์ที่มีระดับน้ำตาลในเลือดสูงปานกลาง ซึ่งมักตรวจไม่พบกลูโคสในปัสสาวะและระดับน้ำตาลในเลือดสูงขณะอดอาหาร
ในประเทศของเราไม่มีแนวทางการวินิจฉัยเบาหวานขณะตั้งครรภ์แบบรวมศูนย์ ตามคำแนะนำสมัยใหม่ การวินิจฉัยเบาหวานขณะตั้งครรภ์ควรพิจารณาจากปัจจัยเสี่ยงในการพัฒนาและใช้การทดสอบปริมาณกลูโคสในกลุ่มเสี่ยงปานกลางและเสี่ยงสูง
รูปแบบ
ในความผิดปกติของการเผาผลาญคาร์โบไฮเดรตในสตรีมีครรภ์ จำเป็นต้องแยกแยะ:
- โรคเบาหวานที่เกิดขึ้นในสตรีก่อนการตั้งครรภ์ (เบาหวานก่อนตั้งครรภ์) - เบาหวานประเภท 1, เบาหวานประเภท 2, เบาหวานประเภทอื่น ๆ
- เบาหวานขณะตั้งครรภ์หรือเบาหวานของหญิงตั้งครรภ์คือความผิดปกติของการเผาผลาญคาร์โบไฮเดรตทุกระดับ (ตั้งแต่ภาวะน้ำตาลในเลือดสูงขณะอดอาหารจนถึงเบาหวานที่สังเกตได้ชัดเจนทางคลินิก) ซึ่งเริ่มเกิดขึ้นและตรวจพบครั้งแรกระหว่างตั้งครรภ์
การจำแนกประเภทของเบาหวานก่อนตั้งครรภ์
โดยพิจารณาจากระดับการชดเชยของโรค:
- ค่าตอบแทน;
- การชดเชย
การจำแนกเบาหวานขณะตั้งครรภ์
เบาหวานขณะตั้งครรภ์จะแตกต่างกันขึ้นอยู่กับวิธีการรักษาที่ใช้:
- ชดเชยด้วยการบำบัดด้วยอาหาร
- ชดเชยด้วยการบำบัดด้วยอินซูลิน
โดยพิจารณาจากระดับการชดเชยของโรค:
- ค่าตอบแทน;
- การชดเชย
- E10 โรคเบาหวานที่ต้องพึ่งอินซูลิน (ในการแบ่งประเภทปัจจุบันคือ โรคเบาหวานชนิดที่ 1)
- E11 โรคเบาหวานชนิดที่ไม่ต้องใช้อินซูลิน (ในปัจจุบันคือ โรคเบาหวานชนิดที่ 2)
- E10(E11).0 - พร้อมอาการโคม่า
- E10(E11).1 - มีภาวะกรดคีโตนในเลือด
- E10(E11).2 - มีไตเสียหาย
- E10(E11).3 - มีความเสียหายต่อดวงตา
- E10(E11).4 - มีภาวะแทรกซ้อนทางระบบประสาท
- E10(E11).5 - มีความผิดปกติของระบบไหลเวียนโลหิตส่วนปลาย
- E10(E11).6 - มีภาวะแทรกซ้อนอื่น ๆ ที่ระบุไว้
- E10(E11).7 - มีภาวะแทรกซ้อนหลายประการ
- E10(E11).8 - มีภาวะแทรกซ้อนที่ไม่ระบุ
- E10(E11).9 - ไม่มีภาวะแทรกซ้อน
- 024.4 โรคเบาหวานในระหว่างตั้งครรภ์
ภาวะแทรกซ้อนและผลกระทบ
หญิงตั้งครรภ์ที่เป็นโรคเบาหวานและทารกในครรภ์มีความเสี่ยงต่อภาวะแทรกซ้อนในระหว่างตั้งครรภ์เพิ่มมากขึ้น เช่น ครรภ์เป็นพิษ การติดเชื้อ การคลอดติดขัด เลือดออกหลังคลอด การคลอดก่อนกำหนด การคลอดตาย ภาวะตัวโตเกินปกติ การแท้งบุตร การเจริญเติบโตของทารกในครรภ์ช้าลง ความผิดปกติแต่กำเนิด การบาดเจ็บขณะคลอด และการเสียชีวิตในกรณีเลวร้ายที่สุด นอกจากนี้ ผู้หญิงยังมีความเสี่ยงต่อภาวะแทรกซ้อนในระยะยาวจากโรคเบาหวาน เช่น โรคจอประสาทตา โรคไต และโรคระบบประสาท
หลังจากผ่านช่วง 42 วันหลังคลอด ก็สามารถสังเกตผลกระทบของโรคเบาหวานในระหว่างตั้งครรภ์ได้เช่นกัน คาดว่าผู้หญิง 30-50% ที่มีประวัติเบาหวานขณะตั้งครรภ์จะเกิดโรคเบาหวานขึ้นอีกในระหว่างตั้งครรภ์ครั้งต่อไป และผู้หญิง 50% จะเป็นโรคเบาหวานประเภท 2 ภายใน 5-10 ปี นอกจากนี้ เด็กที่เกิดจากการตั้งครรภ์ที่เป็นโรคเบาหวานยังมีความเสี่ยงเพิ่มขึ้นในการเป็นโรคอ้วนในวัยเด็ก ความผิดปกติของระบบเผาผลาญในวัยรุ่น และโรคเบาหวานประเภท 2 ในวัยผู้ใหญ่ เนื่องมาจากความไม่สมดุลของระบบเผาผลาญที่สังเกตได้ในช่วงตั้งครรภ์
การวินิจฉัย โรคเบาหวานในหญิงตั้งครรภ์
ผู้เชี่ยวชาญในและต่างประเทศเสนอแนวทางต่อไปนี้ในการวินิจฉัยเบาหวานขณะตั้งครรภ์ แนวทางขั้นตอนเดียวเป็นวิธีที่คุ้มต้นทุนที่สุดสำหรับสตรีที่มีความเสี่ยงสูงในการเกิดเบาหวานขณะตั้งครรภ์ โดยต้องทำการทดสอบวินิจฉัยด้วยกลูโคส 100 กรัม ส่วนแนวทางสองขั้นตอนแนะนำสำหรับกลุ่มที่มีความเสี่ยงโดยเฉลี่ย วิธีนี้จะทำการทดสอบคัดกรองด้วยกลูโคส 50 กรัมก่อน และหากพบว่าผิดปกติ จะทำการทดสอบ 100 กรัม
การทดสอบคัดกรองจะดำเนินการดังต่อไปนี้: ผู้หญิงดื่มกลูโคส 50 กรัมที่ละลายในน้ำหนึ่งแก้ว (ในเวลาใดก็ได้ ไม่ใช่ตอนท้องว่าง) และหลังจากนั้น 1 ชั่วโมงจะวัดระดับกลูโคสในพลาสมาของหลอดเลือดดำ หากหลังจาก 1 ชั่วโมง ระดับกลูโคสในพลาสมาต่ำกว่า 7.2 มิลลิโมลต่อลิตร จะถือว่าการทดสอบเป็นลบและจะหยุดการตรวจ (แนวทางบางประการแนะนำให้ใช้ระดับน้ำตาลในเลือด 7.8 มิลลิโมลต่อลิตรเป็นเกณฑ์สำหรับการทดสอบคัดกรองที่เป็นบวก แต่แนวทางดังกล่าวระบุว่าระดับน้ำตาลในเลือด 7.2 มิลลิโมลต่อลิตรเป็นเครื่องหมายที่ไวต่อความเสี่ยงที่เพิ่มขึ้นของโรคเบาหวานขณะตั้งครรภ์มากกว่า) หากระดับกลูโคสในพลาสมาเท่ากับหรือมากกว่า 7.2 มิลลิโมลต่อลิตร จะต้องทดสอบด้วยกลูโคส 100 กรัม
การทดสอบกลูโคส 100 กรัมต้องใช้โปรโตคอลที่เข้มงวดยิ่งขึ้น การทดสอบจะดำเนินการในตอนเช้าขณะท้องว่าง หลังจากอดอาหารข้ามคืนเป็นเวลา 8-14 ชั่วโมง โดยรับประทานอาหารตามปกติ (คาร์โบไฮเดรตอย่างน้อย 150 กรัมต่อวัน) และออกกำลังกายอย่างไม่จำกัดอย่างน้อย 3 วันก่อนการทดสอบ คุณต้องนั่งในระหว่างการทดสอบ ห้ามสูบบุหรี่ การทดสอบจะตรวจวัดระดับน้ำตาลในเลือดในพลาสมาของหลอดเลือดดำขณะท้องว่าง หลังจาก 1 ชั่วโมง หลังจาก 2 ชั่วโมง และหลังจาก 3 ชั่วโมงหลังจากออกกำลังกาย เบาหวานขณะตั้งครรภ์จะได้รับการวินิจฉัยหากค่าน้ำตาลในเลือด 2 ค่าขึ้นไปเท่ากับหรือมากกว่าตัวเลขต่อไปนี้: ขณะอดอาหาร - 5.3 มิลลิโมลต่อลิตร หลังจาก 1 ชั่วโมง - 10 มิลลิโมลต่อลิตร หลังจาก 2 ชั่วโมง - 8.6 มิลลิโมลต่อลิตร หลังจาก 3 ชั่วโมง - 7.8 มิลลิโมลต่อลิตร วิธีอื่นอาจเป็นการทดสอบ 2 ชั่วโมงโดยใช้กลูโคส 75 กรัม (โปรโตคอลคล้ายกัน) การวินิจฉัยเบาหวานขณะตั้งครรภ์ในกรณีนี้จำเป็นที่ระดับน้ำตาลกลูโคสในพลาสมาของหลอดเลือดดำใน 2 ครั้งหรือมากกว่าจะต้องเท่ากับหรือมากกว่าค่าต่อไปนี้: ขณะอดอาหาร - 5.3 มิลลิโมล / ลิตร หลังจาก 1 ชั่วโมง - 10 มิลลิโมล / ลิตร หลังจาก 2 ชั่วโมง - 8.6 มิลลิโมล / ลิตร อย่างไรก็ตาม ตามผู้เชี่ยวชาญจากสมาคมเบาหวานแห่งอเมริกา แนวทางนี้ไม่มีความถูกต้องเท่ากับตัวอย่าง 100 กรัม การใช้การกำหนดระดับน้ำตาลในเลือดครั้งที่สี่ (สามชั่วโมง) ในการวิเคราะห์เมื่อทำการทดสอบด้วยกลูโคส 100 กรัมช่วยให้สามารถทดสอบสถานะของการเผาผลาญคาร์โบไฮเดรตในหญิงตั้งครรภ์ได้อย่างน่าเชื่อถือมากขึ้น ควรสังเกตว่าการติดตามระดับน้ำตาลในเลือดขณะอดอาหารเป็นประจำในสตรีที่มีความเสี่ยงต่อเบาหวานขณะตั้งครรภ์ในบางกรณีไม่สามารถแยกแยะเบาหวานขณะตั้งครรภ์ได้อย่างสมบูรณ์ เนื่องจากระดับน้ำตาลในเลือดขณะอดอาหารปกติในสตรีตั้งครรภ์ต่ำกว่าในสตรีที่ไม่ได้ตั้งครรภ์เล็กน้อย ดังนั้น การอดอาหารจนระดับน้ำตาลในเลือดปกติจะไม่ตัดความเป็นไปได้ของภาวะน้ำตาลในเลือดหลังอาหาร ซึ่งเป็นอาการแสดงของเบาหวานขณะตั้งครรภ์และสามารถตรวจพบได้จากการทดสอบความเครียดเท่านั้น หากตรวจพบค่าน้ำตาลในเลือดสูงในพลาสมาของสตรีมีครรภ์: มากกว่า 7 มิลลิโมลต่อลิตรในขณะท้องว่าง และมากกว่า 11.1 มิลลิโมลต่อลิตรในตัวอย่างเลือดแบบสุ่ม และค่าเหล่านี้ได้รับการยืนยันในวันถัดไป ไม่จำเป็นต้องทำการทดสอบวินิจฉัย และถือว่าการวินิจฉัยเบาหวานขณะตั้งครรภ์เป็นที่เรียบร้อยแล้ว
สิ่งที่ต้องตรวจสอบ?
วิธีการตรวจสอบ?
ใครจะติดต่อได้บ้าง?
การรักษา โรคเบาหวานในหญิงตั้งครรภ์
สตรีมีครรภ์ที่เป็นโรคเบาหวานมีความเสี่ยงต่อภาวะแทรกซ้อนทางสูติกรรมและระหว่างคลอด ดังนี้ การแท้งบุตรโดยธรรมชาติ การตั้งครรภ์นอกมดลูก น้ำคร่ำมากเกินปกติ คลอดก่อนกำหนด ภาวะขาดออกซิเจนและทารกเสียชีวิตในครรภ์ ทารกตัวโต การเจริญเติบโตช้าในครรภ์และการเกิดความผิดปกติของพัฒนาการของทารก มารดาและทารกได้รับบาดเจ็บขณะคลอด อัตราการเสียชีวิตระหว่างคลอดและหลังคลอดสูง ดังนั้น การจัดการสตรีมีครรภ์ที่เป็นโรคเบาหวานทั้งในระยะผู้ป่วยนอกและผู้ป่วยในจึงควรดำเนินการจากมุมมองของการป้องกันและติดตามภาวะแทรกซ้อนข้างต้นอย่างมีเหตุผล หลักการสำคัญในการจัดการสตรีมีครรภ์ที่เป็นโรคเบาหวานและเบาหวานขณะตั้งครรภ์อย่างมีเหตุผล ได้แก่
การควบคุมน้ำตาลในเลือดอย่างเข้มงวดและการรักษาการชดเชยการเผาผลาญคาร์โบไฮเดรตให้คงที่
การจัดการโรคเบาหวานในระหว่างตั้งครรภ์เกี่ยวข้องกับการประเมินค่าชดเชยเบาหวานอย่างสม่ำเสมอโดยแพทย์ด้านต่อมไร้ท่อ (การจดบันทึกประจำวัน การกำหนดระดับฮีโมโกลบินที่ไกลเคต การปรับการบำบัดด้วยอาหารและการบำบัดด้วยอินซูลิน) และการตรวจระดับน้ำตาลในเลือดด้วยตนเองของหญิงตั้งครรภ์ การตรวจระดับน้ำตาลในเลือดด้วยตนเองจะทำในขณะท้องว่าง ก่อน 1 และ 2 ชั่วโมงหลังอาหารมื้อหลัก และก่อนนอน หากตรวจพบภาวะน้ำตาลในเลือดสูงหลังอาหาร ให้แก้ไขทันทีโดยการฉีดอินซูลินออกฤทธิ์สั้น ปัจจุบันไม่แนะนำให้ตรวจระดับน้ำตาลในเลือดในปัสสาวะด้วยตนเอง เนื่องจากมีข้อมูลไม่เพียงพอ นอกจากนี้ สตรียังต้องตรวจภาวะคีโตนูเรียด้วยตนเอง (ในปัสสาวะตอนเช้า รวมทั้งภาวะน้ำตาลในเลือดมากกว่า 11–12 มิลลิโมลต่อลิตร) และบันทึกโรคเบาหวาน โดยจะบันทึกระดับน้ำตาลในเลือด ปริมาณอินซูลิน จำนวนหน่วยของขนมปัง ภาวะน้ำตาลในเลือดต่ำ อะซีโตนูเรีย น้ำหนักตัว ความดันโลหิต ฯลฯ
การติดตามภาวะแทรกซ้อนของโรคเบาหวาน
อย่างน้อย 1 ครั้งในแต่ละไตรมาส จักษุแพทย์จะทำการปรึกษาหารือเพื่อตัดสินใจว่าจำเป็นต้องทำการเลเซอร์โฟโตโคแอกกูเลชั่นที่จอประสาทตาหรือไม่ โดยจะให้ความสำคัญเป็นพิเศษกับการตรวจติดตามไตแบบไดนามิก ความถี่ของการทดสอบในห้องปฏิบัติการจะพิจารณาเป็นรายบุคคล อาจเสนอแผนต่อไปนี้เป็นแนวทางในการระบุ: โปรตีนในปัสสาวะทุกวัน - 1 ครั้งในแต่ละไตรมาส ครีเอตินินในเลือด - อย่างน้อย 1 ครั้งต่อเดือน การทดสอบเรเบิร์ก - อย่างน้อย 1 ครั้งในแต่ละไตรมาส การวิเคราะห์ปัสสาวะทั่วไป - 1 ครั้งทุก 2 สัปดาห์ ตรวจวัดความดันโลหิต หากจำเป็น จะมีการสั่งจ่ายยาลดความดันโลหิต (หรือปรับยา)
- การป้องกันและรักษาภาวะแทรกซ้อนทางสูติกรรม (ภาวะรกเกาะต่ำ การแท้งบุตร การตั้งครรภ์ก่อนกำหนด ฯลฯ) ประกอบด้วยการใช้ยาโปรเจสเตอโรน ยาต้านเกล็ดเลือดหรือยาต้านการแข็งตัวของเลือด ยาทำให้เยื่อหุ้มเซลล์ทำงานปกติ สารต้านอนุมูลอิสระ ตามระบอบการรักษาทางสูติกรรมที่ยอมรับโดยทั่วไป
- การติดตามภาวะของทารกในครรภ์
การตรวจนี้จะทำเพื่อวัตถุประสงค์ในการวินิจฉัยและรักษาภาวะแทรกซ้อนต่างๆ เช่น ความผิดปกติ ภาวะขาดออกซิเจน ภาวะตัวโตเกิน และการเจริญเติบโตช้าของทารกในครรภ์อย่างทันท่วงที ในสัปดาห์ที่ 7-10 จะทำการตรวจอัลตราซาวนด์ของทารกในครรภ์ (เพื่อตรวจสอบความสามารถในการมีชีวิต คำนวณความยาวระหว่างยอดมดลูกและก้น และชี้แจงอายุครรภ์) ในสัปดาห์ที่ 16-18 จะทำการวิเคราะห์อัลฟา-ฟีโตโปรตีนในซีรั่ม (เพื่อวินิจฉัยความผิดปกติของท่อประสาท) เบต้า-ซีจี และเอสไตรออล ในสัปดาห์ที่ 16-20 จะทำการตรวจอัลตราซาวนด์ซ้ำของทารกในครรภ์ (เพื่อวินิจฉัยความผิดปกติที่สำคัญของทารกในครรภ์) ในสัปดาห์ที่ 22-24 จะทำการตรวจเอคโคคาร์ดิโอแกรมของทารกในครรภ์เพื่อวินิจฉัยความผิดปกติของระบบหัวใจและหลอดเลือดของทารกในครรภ์ ตั้งแต่สัปดาห์ที่ 28 เป็นต้นไป ทุกๆ 2 สัปดาห์ จะมีการอัลตราซาวนด์ไบโอเมตรีของทารกในครรภ์ (เพื่อประเมินการเจริญเติบโตของทารกและการปรับตัวของขนาดตัวตามอายุครรภ์) อัลตราซาวนด์ดอปเปลอร์ และการประเมินความซับซ้อนของรกและทารกในครรภ์ ตั้งแต่สัปดาห์ที่ 32 เป็นต้นไป จะมีการเอกซเรย์หัวใจทุกสัปดาห์ (บ่อยขึ้นหากมีข้อบ่งชี้ ขึ้นอยู่กับสถานการณ์ทางสูติกรรม) ในระยะหลังของการตั้งครรภ์ จำเป็นต้องบันทึกกิจกรรมการเคลื่อนไหวของทารกในครรภ์ทุกวันโดยหญิงตั้งครรภ์เอง โดยป้อนข้อมูลลงในสมุดบันทึกเบาหวาน
เป้าหมายของการรักษาโรคเบาหวานในระหว่างตั้งครรภ์
- การชดเชยการเผาผลาญคาร์โบไฮเดรตที่มีเสถียรภาพตลอดการตั้งครรภ์
- การป้องกันการเกิดและการรักษาภาวะแทรกซ้อนที่มีอยู่ของโรคเบาหวานและสูตินรีเวช
เบาหวานก่อนตั้งครรภ์
- ค่าน้ำตาลในเลือดเป้าหมาย (เลือดฝอย): ขณะอดอาหาร - 4.0–5.5 มิลลิโมล/ลิตร, 2 ชั่วโมงหลังรับประทานอาหาร < 6.7 มิลลิโมล/ลิตร
- ค่า HbA1c เป้าหมาย (อย่างน้อยหนึ่งครั้งต่อไตรมาส) - อยู่ในค่าอ้างอิงสำหรับสตรีที่ไม่ได้ตั้งครรภ์หรือต่ำกว่า
- ภาวะคีโตนในปัสสาวะหายไป
เบาหวานขณะตั้งครรภ์
- ค่าน้ำตาลในเลือดเป้าหมาย (เลือดฝอย): ขณะอดอาหาร - < 5.0 มิลลิโมล/ลิตร, 2 ชั่วโมงหลังรับประทานอาหาร < 6.7 มิลลิโมล/ลิตร
- ค่า HbA1c เป้าหมาย (อย่างน้อยหนึ่งครั้งต่อไตรมาส) - อยู่ในค่าอ้างอิงสำหรับสตรีที่ไม่ได้ตั้งครรภ์หรือต่ำกว่า
- ภาวะคีโตนในปัสสาวะหายไป
ข้อบ่งชี้ในการเข้ารับการรักษาในโรงพยาบาล
เบาหวานก่อนตั้งครรภ์
สตรีมีครรภ์ที่เป็นโรคเบาหวานชนิดที่ 1 และ 2 มักได้รับคำแนะนำให้เข้ารับการรักษาในโรงพยาบาลตามแผน 3 ครั้ง ครั้งแรก - ในระยะแรกของการตั้งครรภ์ - เพื่อการตรวจทางคลินิกและห้องปฏิบัติการที่ครอบคลุม การตัดสินใจยืดอายุการตั้งครรภ์ การเข้าโรงเรียนเบาหวาน (สำหรับสตรีที่เป็นโรคเบาหวานที่ไม่พร้อมสำหรับการตั้งครรภ์) โดยระบุอายุครรภ์ และชดเชยโรคเบาหวาน ครั้งที่สอง - เมื่อตั้งครรภ์ได้ 21-24 สัปดาห์ - ซึ่งเป็นช่วงที่สำคัญสำหรับการสูญเสียการทำงานของโรคเบาหวาน เพื่อชดเชยการเผาผลาญคาร์โบไฮเดรตและป้องกันภาวะแทรกซ้อนของโรคเบาหวานและทางสูติศาสตร์ ครั้งที่สาม - เมื่อตั้งครรภ์ได้ 32 สัปดาห์ เพื่อติดตามและรักษาภาวะแทรกซ้อนทางสูติศาสตร์และเบาหวานเพิ่มเติม สังเกตทารกในครรภ์อย่างใกล้ชิด กำหนดเวลาและวิธีการคลอด
เบาหวานขณะตั้งครรภ์
การรักษาในโรงพยาบาลมีข้อบ่งชี้เมื่อตรวจพบเบาหวานขณะตั้งครรภ์ครั้งแรกเพื่อตรวจและเลือกวิธีการรักษา จากนั้นในกรณีที่เบาหวานมีอาการแย่ลงและมีข้อบ่งชี้ทางสูติกรรม
วิธีการรักษาโรคเบาหวานขณะตั้งครรภ์
เบาหวานก่อนตั้งครรภ์
มาตรการที่สำคัญที่สุดในการตั้งครรภ์ในผู้หญิงที่เป็นโรคเบาหวานคือการปรับเปลี่ยนการบำบัดด้วยยาลดน้ำตาลในเลือด "มาตรฐานทองคำ" ของการบำบัดด้วยยาลดน้ำตาลในเลือดในระหว่างตั้งครรภ์คือการบำบัดด้วยอินซูลินของมนุษย์ที่ดัดแปลงพันธุกรรม หากผู้หญิงมีการวางแผนตั้งครรภ์ เมื่อถึงเวลาตั้งครรภ์ เธอควรได้รับการบำบัดด้วยอินซูลินประเภทนี้แล้ว หากไม่ได้วางแผนตั้งครรภ์และเกิดขึ้นในผู้หญิงที่เป็นโรคเบาหวานชนิดที่ 2 ที่รับประทานยาลดน้ำตาลในเลือดทางปาก (ยาซัลโฟนิลยูเรีย อะคาร์โบส เมตฟอร์มิน กลิตาโซน กลิไนด์) ควรหยุดยาและกำหนดให้ใช้การบำบัดด้วยอินซูลิน ในผู้หญิงที่เป็นโรคเบาหวานชนิดที่ 2 ที่กำลังบำบัดด้วยอาหาร มักจำเป็นต้องใช้การบำบัดด้วยอินซูลินเมื่อตั้งครรภ์ด้วย หากผู้หญิงได้รับการบำบัดด้วยอินซูลินแบบดั้งเดิม (สำหรับโรคเบาหวานประเภท 1 และ 2) ควรเปลี่ยนไปรับการบำบัดด้วยอินซูลินที่เข้มข้นขึ้น โดยฉีด 5 ครั้ง (อินซูลินออกฤทธิ์สั้น 3 ครั้งต่อวันก่อนอาหารหลัก และอินซูลินออกฤทธิ์ปานกลางในตอนเช้าก่อนอาหารเช้าและก่อนนอน) ปัจจุบันข้อมูลเกี่ยวกับการใช้สารคล้ายอินซูลินของมนุษย์ในระหว่างตั้งครรภ์ยังมีจำกัด (อินซูลินลิสโปร อินซูลินแอสพาร์ต อินซูลินกลาร์จิน เป็นต้น)
ในสภาวะที่ความต้องการอินซูลินเปลี่ยนแปลงตลอดเวลาในระหว่างตั้งครรภ์ เพื่อแก้ไขปริมาณอินซูลินอย่างทันท่วงที จำเป็นต้องปรึกษาผู้เชี่ยวชาญด้านต่อมไร้ท่อโดยทำการวิเคราะห์ไดอารี่เบาหวานทุก 2 สัปดาห์ในระยะเริ่มต้น และทุกสัปดาห์ตั้งแต่สัปดาห์ที่ 28 ของการตั้งครรภ์ ในกรณีนี้ จำเป็นต้องคำนึงถึงรูปแบบการเปลี่ยนแปลงของความไวต่ออินซูลินและคุณลักษณะของการบำบัดด้วยอินซูลินในแต่ละระยะของการตั้งครรภ์และช่วงหลังคลอด
ในช่วงไตรมาสแรกของการตั้งครรภ์ ความไวของเนื้อเยื่อต่ออินซูลินจะเพิ่มขึ้น ส่งผลให้ความต้องการอินซูลินของหญิงตั้งครรภ์ลดลง ความเสี่ยงของภาวะน้ำตาลในเลือดต่ำเพิ่มขึ้นอย่างมาก ดังนั้นควรลดขนาดอินซูลินในเวลาที่เหมาะสม อย่างไรก็ตาม ไม่ควรปล่อยให้เกิดภาวะน้ำตาลในเลือดสูงเช่นกัน เนื่องจากในช่วงนี้ ทารกในครรภ์ยังไม่สามารถสังเคราะห์อินซูลินของตัวเองได้ และกลูโคสของแม่สามารถแทรกซึมผ่านรกเข้าสู่อวัยวะและเนื้อเยื่อของมารดาได้ง่าย การลดขนาดอินซูลินมากเกินไปอาจทำให้เกิดภาวะกรดคีโตนในเลือดได้อย่างรวดเร็ว ซึ่งอันตรายอย่างยิ่ง เนื่องจากคีโตนสามารถเอาชนะอุปสรรคของรกได้อย่างง่ายดายและมีผลทำให้เกิดความพิการแต่กำเนิดอย่างรุนแรง ดังนั้น การรักษาระดับน้ำตาลในเลือดให้ปกติและป้องกันภาวะกรดคีโตนในเลือดในระยะแรกของการตั้งครรภ์จึงมีความจำเป็นเพื่อป้องกันความผิดปกติของพัฒนาการของทารกในครรภ์
ตั้งแต่สัปดาห์ที่ 13 ของการตั้งครรภ์ ภายใต้อิทธิพลของฮอร์โมนรกที่มีฤทธิ์ต้านอินซูลิน ความต้องการอินซูลินจะเพิ่มขึ้น ดังนั้นปริมาณอินซูลินที่จำเป็นเพื่อให้เกิดภาวะน้ำตาลในเลือดปกติจึงค่อยๆ เพิ่มขึ้น ในช่วงนี้ ทารกในครรภ์จะสังเคราะห์อินซูลินของตัวเองแล้ว หากการชดเชยเบาหวานไม่เพียงพอ ภาวะน้ำตาลในเลือดสูงในแม่จะนำไปสู่ภาวะน้ำตาลในเลือดสูงและอินซูลินในเลือดสูงในกระแสเลือดของทารกในครรภ์ ภาวะอินซูลินในเลือดสูงของทารกในครรภ์เป็นสาเหตุของภาวะแทรกซ้อน เช่น ภาวะตัวโต (ภาวะทารกโตผิดปกติจากเบาหวาน) ปอดของทารกในครรภ์เจริญเติบโตช้า กลุ่มอาการหายใจลำบากของทารกแรกเกิด ภาวะน้ำตาลในเลือดต่ำในทารกแรกเกิด
ตั้งแต่สัปดาห์ที่ 32 ของการตั้งครรภ์จนถึงวันคลอด ความเสี่ยงของภาวะน้ำตาลในเลือดต่ำจะเพิ่มขึ้นอีกครั้ง ในช่วงเวลานี้ สามารถลดขนาดอินซูลินลงได้ 20-30% การปรับปรุงภาวะเบาหวานในช่วงนี้เกี่ยวข้องกับการบริโภคกลูโคสที่เพิ่มขึ้นของทารกในครรภ์และ "การแก่ตัว" ของรก
ในระหว่างการคลอดบุตร ระดับน้ำตาลในเลือดอาจผันผวนอย่างมาก ภาวะน้ำตาลในเลือดสูงและภาวะกรดคีโตนในเลือด (ซึ่งเกิดจากการหลั่งฮอร์โมนต้านภาวะเครียดและความกลัว) และภาวะน้ำตาลในเลือดต่ำอย่างรุนแรงซึ่งสัมพันธ์กับการออกกำลังกายหนักในระหว่างการคลอดบุตร
ทันทีหลังคลอด ความต้องการอินซูลินจะลดลงอย่างรวดเร็ว โดยลดลงเหลือ 0-5 ไมโครกรัมต่อวันในสตรีบางราย ระดับน้ำตาลในเลือดต่ำสุดจะเกิดขึ้นในวันที่ 1-3 หลังคลอด ในช่วงเวลาดังกล่าว ควรให้ยาอินซูลินในปริมาณน้อยที่สุด เมื่อถึงวันที่ 7-10 ของระยะหลังคลอด ความต้องการอินซูลินจะค่อยๆ กลับมาเท่ากับระดับก่อนตั้งครรภ์
เบาหวานขณะตั้งครรภ์
ขั้นตอนแรกของการรักษาเบาหวานขณะตั้งครรภ์คือการบำบัดด้วยอาหารร่วมกับการออกกำลังกายที่วัดได้ หลักการสำคัญของการบำบัดด้วยอาหารคือการหลีกเลี่ยงคาร์โบไฮเดรตที่ย่อยง่าย (น้ำตาล น้ำผึ้ง แยม ขนม น้ำผลไม้ ฯลฯ) เช่นเดียวกับการรับประทานคาร์โบไฮเดรตเชิงซ้อนในปริมาณเล็กน้อยตลอดทั้งวัน (อาหารหลัก 3 มื้อและมื้อกลาง 3 มื้อ) ซึ่งช่วยให้คุณควบคุมระดับน้ำตาลในเลือดหลังอาหารและป้องกันภาวะคีโตซิสจากความหิว แหล่งคาร์โบไฮเดรตหลัก ได้แก่ ซีเรียล พาสต้า ผลิตภัณฑ์เบเกอรี่ไร้เชื้อ ข้าวโพด พืชตระกูลถั่ว มันฝรั่ง ฯลฯ ควรรับประทานอาหารที่มีโปรตีนสูง (1.5 กรัมต่อน้ำหนักตัว 1 กิโลกรัม) ไฟเบอร์ วิตามินและแร่ธาตุ จำกัดปริมาณไขมันในระดับปานกลาง (เพื่อป้องกันการเพิ่มน้ำหนักมากเกินไป) ห้ามจำกัดปริมาณแคลอรี่ในอาหารอย่างเข้มงวดและอดอาหารให้ครบถ้วนในระหว่างตั้งครรภ์!
หากค่าน้ำตาลในเลือดเป้าหมายไม่บรรลุระหว่างการรับประทานอาหารเป็นเวลา 1-2 สัปดาห์ แพทย์จะสั่งจ่ายอินซูลินบำบัด อินซูลินออกฤทธิ์สั้นในปริมาณเล็กน้อยก่อนมื้ออาหารหลักมักจะเพียงพอที่จะทำให้การเผาผลาญคาร์โบไฮเดรตเป็นปกติ อย่างไรก็ตาม เมื่อการตั้งครรภ์ดำเนินไป ความต้องการอินซูลินอาจเปลี่ยนไป โดยเฉพาะอย่างยิ่ง หากการรับประทานอาหารไม่ได้ผล แพทย์จะสั่งจ่ายยาลดน้ำตาลในเลือดทางปากให้กับหญิงตั้งครรภ์โดยเด็ดขาด! สัญญาณของภาวะตัวโตในการตรวจด้วยคลื่นเสียงความถี่สูงของทารกในครรภ์อาจใช้เป็นข้อบ่งชี้ในการสั่งจ่ายอินซูลินบำบัดให้กับหญิงตั้งครรภ์ที่เป็นเบาหวานขณะตั้งครรภ์ หญิงตั้งครรภ์ที่เป็นเบาหวานขณะตั้งครรภ์ที่รับการรักษาด้วยอินซูลินจำเป็นต้องจดบันทึกประจำวันซึ่งบันทึกสิ่งต่อไปนี้: ผลการตรวจระดับน้ำตาลในเลือดด้วยตนเอง (6-8 ครั้งต่อวัน) ปริมาณคาร์โบไฮเดรตต่อมื้อ คำนวณโดยใช้ระบบหน่วยขนมปัง (BU) ปริมาณอินซูลิน น้ำหนักตัว (รายสัปดาห์) บันทึก (ภาวะน้ำตาลในเลือดต่ำ อะซีโตนูเรีย ความดันโลหิต ฯลฯ) เพื่อประเมินประสิทธิผลของการรักษาเบาหวานขณะตั้งครรภ์ทุกประเภท (การบำบัดด้วยอาหาร การบำบัดด้วยอินซูลิน) จะทำการทดสอบระดับฮีโมโกลบินที่ไกลเคตอย่างน้อยหนึ่งครั้งในแต่ละไตรมาส
ภาวะแทรกซ้อนและผลข้างเคียงจากการรักษา
ในสตรีมีครรภ์ที่เป็นโรคเบาหวานและเบาหวานขณะตั้งครรภ์ซึ่งได้รับการรักษาด้วยอินซูลินและได้รับการชดเชยอย่างเหมาะสม การเกิดภาวะน้ำตาลในเลือดต่ำในระดับเล็กน้อยเป็นสิ่งที่หลีกเลี่ยงไม่ได้ ซึ่งไม่เป็นอันตรายต่อแม่และทารกในครรภ์ สตรีควรสามารถหยุดภาวะน้ำตาลในเลือดต่ำในระดับเล็กน้อยได้ด้วยตนเองเพื่อป้องกันการเกิดปฏิกิริยาน้ำตาลในเลือดต่ำที่รุนแรง (โดยมีอาการหมดสติ)
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
ระยะเวลาและวิธีการจัดส่ง
เบาหวานก่อนตั้งครรภ์
ระยะเวลาและวิธีการคลอดจะพิจารณาเป็นรายบุคคล ระยะเวลาที่เหมาะสมคือ 37–38 สัปดาห์ โดยวิธีที่ต้องการคือคลอดตามโปรแกรมผ่านช่องคลอดธรรมชาติ การคลอดบุตรในสตรีที่เป็นโรคเบาหวานอาจมีความซับซ้อนเนื่องจากมักมีภาวะรกเกาะต่ำ ภาวะตั้งครรภ์ไม่พร้อม และมักมีทารกตัวโตและน้ำคร่ำมากเกินปกติ จำเป็นต้องทำการผ่าตัดคลอดเฉพาะกรณีมีข้อบ่งชี้ทางการคลอดบุตรเท่านั้น แต่ในทางปฏิบัติ ความถี่ของการผ่าตัดคลอดในสตรีที่เป็นโรคเบาหวานมักสูงถึง 50% หรือมากกว่านั้น ข้อบ่งชี้เพิ่มเติมสำหรับการผ่าตัดคลอดในโรคเบาหวานอาจเป็นการดำเนินของโรคเรื้อรังและภาวะแทรกซ้อนเฉียบพลันของโรคเบาหวาน การคลอดก่อนกำหนดจะทำในกรณีที่ทารกในครรภ์มีอาการแย่ลงอย่างรวดเร็ว ภาวะตั้งครรภ์ไม่พร้อม จอประสาทตาเสื่อม (มีเลือดออกใหม่หลายจุดในก้นมดลูก) โรคไต (มีอาการไตวาย) ในคืนก่อนการผ่าตัดคลอด สตรีมีครรภ์ที่เป็นโรคเบาหวานจะได้รับอินซูลินออกฤทธิ์ปานกลางในปริมาณปกติ ในวันผ่าตัด จะต้องหยุดฉีดอินซูลินใต้ผิวหนัง และเริ่มให้สารผสมกลูโคส-โพแทสเซียมกับอินซูลินเข้าเส้นเลือดดำภายใต้การควบคุมระดับน้ำตาลในเลือดทุก 1-2 ชั่วโมงโดยใช้วิธีฉีดด่วน ระดับน้ำตาลในเลือดเป้าหมายระหว่างการคลอดบุตรหรือการผ่าตัดคลอด (ในเลือดฝอย) คือ 4-7 มิลลิโมลต่อลิตร การรักษาด้วยยาปฏิชีวนะใช้เพื่อลดความเสี่ยงของภาวะแทรกซ้อนจากการติดเชื้อในช่วงหลังคลอด
เบาหวานขณะตั้งครรภ์
เบาหวานขณะตั้งครรภ์ไม่ใช่ข้อบ่งชี้สำหรับการผ่าตัดคลอดหรือการคลอดก่อนกำหนดก่อนที่อายุครรภ์ครบ 38 สัปดาห์เต็ม เวลาที่เหมาะสมที่สุดสำหรับการคลอดคือในช่วงสัปดาห์ที่ 38 ของการตั้งครรภ์ (เว้นแต่สถานการณ์ทางสูติกรรมจะกำหนดเป็นอย่างอื่น) ไม่แนะนำให้ตั้งครรภ์นานเกิน 38 สัปดาห์ เนื่องจากจะเพิ่มความเสี่ยงของภาวะตัวโต วิธีการคลอดจะขึ้นอยู่กับข้อบ่งชี้ทางสูติกรรม
การจัดการเพิ่มเติม
เบาหวานก่อนตั้งครรภ์
ในกรณีของโรคเบาหวานชนิดที่ 2 ในระหว่างให้นมบุตร ขอแนะนำให้ทำการรักษาด้วยอินซูลินต่อไป เนื่องจากการใช้ยาลดน้ำตาลในเลือดแบบรับประทานในระหว่างให้นมบุตรอาจทำให้ทารกมีภาวะน้ำตาลในเลือดต่ำได้ หลังจากหยุดให้นมบุตรแล้ว สตรีที่เป็นโรคเบาหวานชนิดที่ 1 และ 2 จำเป็นต้องปรึกษาแพทย์ด้านต่อมไร้ท่อเพื่อปรับเปลี่ยนการบำบัดภาวะน้ำตาลในเลือดต่ำและการบำบัดตามอาการ [การจ่ายอินซูลินของมนุษย์ในรูปแบบใหม่ ยาลดน้ำตาลในเลือดแบบรับประทาน (สำหรับโรคเบาหวานชนิดที่ 2) สแตติน เป็นต้น] ตลอดจนติดตามและรักษาภาวะแทรกซ้อนของโรคเบาหวานอย่างต่อเนื่อง ก่อนออกจากโรงพยาบาล (หลังคลอดบุตร) ควรหารือเกี่ยวกับวิธีการคุมกำเนิดที่เป็นไปได้
เบาหวานขณะตั้งครรภ์
หลังคลอด 98% ของผู้หญิงที่เป็นเบาหวานขณะตั้งครรภ์จะมีการเผาผลาญคาร์โบไฮเดรตเป็นปกติ หากไม่เป็นเช่นนั้น ควรพิจารณาเบาหวานชนิดที่ 1 ที่เกิดขึ้นเป็นครั้งแรกในระหว่างตั้งครรภ์ (หากยังคงต้องใช้อินซูลิน) หรือเบาหวานชนิดที่ 2 (หากไม่จำเป็นต้องใช้การบำบัดด้วยอินซูลิน) สตรีทุกคนที่เป็นเบาหวานขณะตั้งครรภ์มีความเสี่ยงที่จะเป็นเบาหวานชนิดที่ 2 เพิ่มขึ้น ดังนั้น 1.5–3 เดือนหลังคลอด พวกเธอต้องปรึกษาผู้เชี่ยวชาญด้านต่อมไร้ท่อเพื่อประเมินสถานะการเผาผลาญคาร์โบไฮเดรตอย่างแม่นยำ (โดยทำการทดสอบความทนต่อกลูโคสทางปากด้วยกลูโคส 75 กรัม) และกำหนดความถี่ของการสังเกตแบบไดนามิก
ข้อมูลเพิ่มเติมของการรักษา
การป้องกัน
การป้องกันโรคเบาหวานก่อนตั้งครรภ์ขึ้นอยู่กับรูปแบบการก่อโรค (เบาหวานชนิดที่ 1 เบาหวานชนิดที่ 2 และเบาหวานประเภทอื่น ๆ) และเป็นหนึ่งในปัญหาที่เร่งด่วนที่สุดและยังไม่ได้รับการแก้ไขอย่างสมบูรณ์ของการแพทย์สมัยใหม่
การป้องกันภาวะแทรกซ้อนของโรคเบาหวานก่อนตั้งครรภ์ (สำหรับแม่และทารกในครรภ์) มีพื้นฐานมาจากการส่งเสริมการเตรียมตัวก่อนตั้งครรภ์ในสตรีที่เป็นโรคเบาหวานอย่างแพร่หลาย ปัจจุบันได้รับการพิสูจน์แล้วว่าการวางแผนการตั้งครรภ์เป็นแนวทางที่มีแนวโน้มมากที่สุดในการปรับปรุงการพยากรณ์การตั้งครรภ์ในสตรีที่เป็นโรคเบาหวานประเภท 1 และประเภท 2 หลักการสำคัญในการเตรียมตัวก่อนตั้งครรภ์ ได้แก่:
- การแจ้งให้สตรีทราบถึงความเสี่ยงที่เกี่ยวข้องกับการตั้งครรภ์โดยไม่ได้วางแผนภายใต้ภาวะควบคุมการเผาผลาญที่ไม่ดี (ความเสี่ยงสูงต่อความผิดปกติและการสูญเสียทารกในครรภ์ การตั้งครรภ์ที่มีภาวะแทรกซ้อน ความก้าวหน้าของภาวะแทรกซ้อนทางหลอดเลือดเรื้อรังของโรคเบาหวานจนถึงการสูญเสียการมองเห็นและความจำเป็นในการฟอกไต)
- การบรรลุการชดเชยโรคเบาหวานอย่างเข้มงวด (บรรลุระดับฮีโมโกลบินไกลเคตน้อยกว่า 7% โดยไม่เพิ่มความถี่ของภาวะน้ำตาลในเลือดต่ำ) อย่างน้อย 2-3 เดือนก่อนการตั้งครรภ์และตลอดการตั้งครรภ์
- การคัดกรองและรักษาภาวะแทรกซ้อนเรื้อรังของเบาหวานก่อนการตั้งครรภ์
- การระบุและรักษาโรคทางนรีเวชและโรคภายนอกอวัยวะเพศที่เกิดร่วมก่อนการตั้งครรภ์
การปฏิบัติตามหลักการพื้นฐานในการเตรียมตัวก่อนตั้งครรภ์ดำเนินการโดยใช้วิธีการดังต่อไปนี้:
- การปรับเปลี่ยนวิถีการใช้ชีวิต: รับประทานอาหารเพื่อสุขภาพ เลิกบุหรี่ เสริมกรดโฟลิก (4–5 มก./วัน) แนะนำให้บริโภคเกลือไอโอดีน
- การตรวจวินิจฉัยและการรักษาอย่างครอบคลุมโดยทีมแพทย์ผู้เชี่ยวชาญหลายสาขาที่มีประสบการณ์ (แพทย์ด้านต่อมไร้ท่อ แพทย์สูตินรีแพทย์ นักบำบัด จักษุแพทย์ แพทย์ระบบประสาท นักพันธุศาสตร์ และอื่นๆ)
- การบูรณาการสตรีเข้ากับการจัดการโรคเบาหวาน (การฝึกอบรมในโรงเรียนเบาหวาน)
- การคุมกำเนิดตลอดระยะเวลาการชดเชยเบาหวานและการรักษาพยาธิสภาพร่วม
- การปรับเปลี่ยนการบำบัดด้วยยาลดน้ำตาลในเลือดและยาอื่น ๆ: ในเบาหวานชนิดที่ 2 ควรหยุดการใช้ยาลดน้ำตาลในเลือดชนิดรับประทานและควรสั่งจ่ายอินซูลิน ควรหยุดยา ACE inhibitor, statin เป็นต้น
จุดที่สำคัญที่สุดในการตรวจโดยผู้เชี่ยวชาญจากโปรไฟล์ต่างๆ มีดังต่อไปนี้ เมื่อตรวจระบบหัวใจและหลอดเลือด จำเป็นต้องชี้แจงถึงการมีอยู่และความรุนแรงของความดันโลหิตสูง โรคหลอดเลือดหัวใจ โรคหลอดเลือดสมองตีบจากเบาหวาน โรคอื่นๆ ของหัวใจและหลอดเลือด การตรวจไตอย่างละเอียดควรตอบคำถามเกี่ยวกับการมีอยู่และระยะของโรคไตจากเบาหวาน การติดเชื้อแบคทีเรียในปัสสาวะโดยไม่มีอาการ ไตอักเสบเรื้อรัง เป็นต้น จำเป็นต้องปรึกษากับแพทย์ระบบประสาทเพื่อวินิจฉัยโรคเส้นประสาทรับความรู้สึกและสั่งการ โรคเส้นประสาทเบาหวานจากภาวะอัตโนมัติต่างๆ (หลอดเลือดหัวใจ ระบบทางเดินอาหาร ระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์) กลุ่มอาการเท้าจากเบาหวาน นอกจากนี้ยังจำเป็นต้องประเมินสภาพของอวัยวะอื่นๆ ของระบบต่อมไร้ท่อด้วย ประการแรกคือต่อมไทรอยด์ การตรวจจอประสาทตาด้วยรูม่านตาขยายโดยจักษุแพทย์ที่มีประสบการณ์เป็นสิ่งจำเป็นเพื่อระบุระยะของโรคจอประสาทตาจากเบาหวานและข้อบ่งชี้สำหรับการรักษาด้วยการแข็งตัวของจอประสาทตาด้วยเลเซอร์ หากตรวจพบอาการดังกล่าว ควรตรวจจอประสาทตาด้วยเลเซอร์ก่อนตั้งครรภ์ จำเป็นต้องให้สูติแพทย์-นรีแพทย์ตรวจอย่างละเอียดเพื่อประเมินภาวะการทำงานของระบบสืบพันธุ์ การมีการติดเชื้อที่อวัยวะเพศเฉพาะและไม่เฉพาะเจาะจง หากตรวจพบจุดติดเชื้อ (การติดเชื้อที่อวัยวะสืบพันธุ์และทางเดินปัสสาวะ การติดเชื้อที่ฟัน การติดเชื้อที่หู คอ จมูก) จำเป็นต้องทำความสะอาดจุดดังกล่าวก่อนตั้งครรภ์ เนื่องจากการมีกระบวนการอักเสบเรื้อรังในร่างกายทำให้การชดเชยโรคเบาหวานมีความซับซ้อน
หลังจากได้รับผลการตรวจแล้ว จะมีการพิจารณาข้อห้ามที่เกี่ยวข้องและแน่นอนในการตั้งครรภ์โดยปรึกษากัน
ข้อห้ามเด็ดขาดสำหรับการตั้งครรภ์ในผู้ป่วยโรคเบาหวานคือ:
- โรคไตจากเบาหวานขั้นรุนแรงที่มีโปรตีนในปัสสาวะและมีอาการไตวายเรื้อรังในระยะเริ่มต้น
- โรคจอประสาทตาเสื่อมแบบแพร่กระจายที่ก้าวหน้าและดื้อยา
- โรคหัวใจขาดเลือดรุนแรง;
- โรคเส้นประสาทอัตโนมัติอักเสบขั้นรุนแรง (ความดันโลหิตตกเมื่อลุกยืน กระเพาะอาหารเคลื่อนไหวน้อยลง โรคลำไส้อักเสบ สูญเสียความสามารถในการรับรู้ภาวะน้ำตาลในเลือดต่ำ)
ข้อห้ามที่เกี่ยวข้องกับการตั้งครรภ์ในผู้ป่วยเบาหวานที่ควรพิจารณา:
- การเสื่อมถอยของโรคในช่วงแรกของการตั้งครรภ์ (การพัฒนาของภาวะกรดคีโตนในเบาหวานในช่วงเวลานี้เพิ่มความเสี่ยงต่อความผิดปกติของพัฒนาการของทารกในครรภ์)
- การรวมกันของโรคเบาหวานกับโรคร้ายแรงที่เกิดขึ้นพร้อมกัน (เช่น โรคไตอักเสบเรื้อรังที่กลับมาเป็นซ้ำ วัณโรคระยะรุนแรง โรคทางเลือด โรคหัวใจ เป็นต้น)
การป้องกันเบาหวานขณะตั้งครรภ์ประกอบด้วยการแก้ไขปัจจัยเสี่ยงที่สามารถกำจัดได้เพื่อการพัฒนาของโรค (โดยเฉพาะโรคอ้วน) การป้องกันภาวะแทรกซ้อนของเบาหวานขณะตั้งครรภ์ (สำหรับแม่และทารกในครรภ์) ประกอบด้วยการตรวจพบในระยะเริ่มต้นและการรักษาที่จริงจัง (ขยายข้อบ่งชี้สำหรับการบำบัดด้วยอินซูลิน) ของโรคนี้
การออกกำลังกายเป็นที่ทราบกันมานานแล้วว่าสามารถปรับปรุงการรักษาสมดุลของกลูโคสผ่านผลโดยตรงหรือโดยอ้อมต่อความไวของอินซูลินผ่านกลไกต่างๆ มากมาย ตัวอย่างเช่น การออกกำลังกายมีผลต่อการกำจัดกลูโคสโดยอิสระ ทำให้การกำจัดกลูโคสที่เกิดจากอินซูลินและไม่ใช้อินซูลินเพิ่มขึ้น [ 36 ], [ 37 ] การออกกำลังกายอาจมีผลในระยะยาวต่อการปรับปรุงความไวของอินซูลินผ่านการเพิ่มมวลไขมัน [ 38 ] ยิ่งไปกว่านั้น ประโยชน์ในการป้องกันหรือชะลอการเกิดโรคเบาหวานประเภท 2 ได้รับการรายงานซ้ำแล้วซ้ำเล่าในผู้หญิงที่ไม่ได้ตั้งครรภ์ [ 39 ], [ 40 ] ดังนั้น การออกกำลังกายจึงอาจมีศักยภาพในการป้องกันเบาหวานขณะตั้งครรภ์และผลเสียต่อสุขภาพที่เกี่ยวข้อง
พยากรณ์
แม้ว่าการตั้งครรภ์ในสตรีที่เป็นโรคเบาหวานจะมีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนทางสูติกรรมและระหว่างคลอด การวางแผนการตั้งครรภ์และการจัดการอย่างมีเหตุผลจะช่วยลดผลลัพธ์ที่ไม่พึงประสงค์ในการตั้งครรภ์สำหรับมารดาที่เป็นโรคเบาหวานและลูกของเธอได้อย่างมาก

