
เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
การตั้งครรภ์นอกมดลูก
ผู้เชี่ยวชาญทางการแพทย์ของบทความ
ตรวจสอบล่าสุด: 04.07.2025
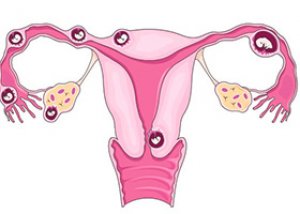
ในระหว่างตั้งครรภ์ปกติ ไข่ที่ได้รับการผสมพันธุ์จะเคลื่อนที่ไปตามท่อนำไข่ไปยังมดลูก ซึ่งจะเกาะติดกับผนังมดลูกและเริ่มเจริญเติบโต แต่ในภาวะที่เรียกว่าการตั้งครรภ์นอกมดลูก ไข่ที่ได้รับการผสมพันธุ์จะไม่เคลื่อนที่ไปที่มดลูก แต่จะเริ่มเจริญเติบโตในที่อื่น ซึ่งมักจะอยู่ในท่อนำไข่ นี่คือสาเหตุที่มักเรียกว่าการตั้งครรภ์นอกมดลูกแบบท่อนำไข่
ในบางกรณี ไข่อาจเกาะติดกับรังไข่ กล้ามเนื้อหน้าท้อง หรือปากมดลูก ซึ่งเป็นไปไม่ได้ที่จะรักษาทารกในครรภ์เอาไว้ได้หากตั้งครรภ์ในลักษณะดังกล่าว หากไข่เริ่มเจริญเติบโตในท่อนำไข่ ท่อนำไข่อาจได้รับความเสียหายหรือแตกออก ซึ่งอาจส่งผลให้มีเลือดออกมากจนอาจถึงแก่ชีวิตได้ หากคุณได้รับการวินิจฉัยว่าตั้งครรภ์นอกมดลูก จะต้องยุติการตั้งครรภ์ทันที ก่อนที่ภาวะแทรกซ้อนจะเกิดขึ้น
ระบาดวิทยา
อัตราการตั้งครรภ์นอกมดลูกในสหรัฐอเมริกาเพิ่มขึ้นมากกว่าสี่เท่าและปัจจุบันอยู่ที่ 20 ในการตั้งครรภ์ 1,000 ครั้ง
การตั้งครรภ์นอกมดลูกเป็นสาเหตุของการเสียชีวิตที่เกี่ยวข้องกับการตั้งครรภ์ในสตรีในสหรัฐอเมริกาถึงร้อยละ 10 การเสียชีวิตส่วนใหญ่เกิดจากการมีเลือดออกและสามารถป้องกันได้
ในช่วงทศวรรษที่ผ่านมา มีแนวโน้มที่ชัดเจนในการเพิ่มขึ้นของความถี่ของการตั้งครรภ์นอกมดลูก ข้อเท็จจริงนี้สามารถอธิบายได้สองประการ ประการหนึ่ง ความชุกของกระบวนการอักเสบในอวัยวะสืบพันธุ์ภายในเพิ่มขึ้นอย่างต่อเนื่อง จำนวนการผ่าตัดที่ท่อนำไข่ ซึ่งดำเนินการเพื่อควบคุมการคลอดบุตรก็เพิ่มขึ้น จำนวนผู้หญิงที่ใช้การคุมกำเนิดแบบฝังในมดลูกและแบบใช้ฮอร์โมนก็เพิ่มขึ้นเช่นกัน ยากระตุ้นการตกไข่ถูกนำมาใช้ในการรักษาภาวะมีบุตรยากมากขึ้นเรื่อยๆ ในทางกลับกัน ความสามารถในการวินิจฉัยก็ได้รับการปรับปรุงในช่วงไม่กี่ปีที่ผ่านมา ทำให้สามารถตรวจพบการตั้งครรภ์นอกมดลูกที่สมบูรณ์หรือแม้กระทั่งการตั้งครรภ์ที่ถดถอยได้
ปัจจุบันการตั้งครรภ์นอกมดลูกเกิดขึ้น 0.8-2.4 รายต่อผู้หญิง 100 คนที่คลอดบุตร และใน 4-10% ของกรณีจะเกิดซ้ำ
สาเหตุ การตั้งครรภ์นอกมดลูก
การตั้งครรภ์นอกมดลูกมักเกิดขึ้นเนื่องจากท่อนำไข่ได้รับความเสียหาย ไข่ที่ได้รับการผสมพันธุ์แล้วไม่สามารถไปถึงมดลูกได้ จึงถูกบังคับให้เกาะติดกับผนังท่อนำไข่
ปัจจัยกระตุ้นการตั้งครรภ์นอกมดลูก:
- การสูบบุหรี่ (ยิ่งสูบบุหรี่มาก ความเสี่ยงต่อการตั้งครรภ์นอกมดลูกก็จะเพิ่มมากขึ้น)
- โรคอักเสบในอุ้งเชิงกราน (เกิดจากหนองในหรือหนองในเทียม) ทำให้เกิดเนื้อเยื่อแผลเป็นในท่อนำไข่
- โรคเยื่อบุโพรงมดลูกเจริญผิดที่ทำให้เกิดเนื้อเยื่อแผลเป็นในท่อนำไข่
- การสัมผัสเอสโตรเจนสังเคราะห์ (ไดเอทิลสทิลเบสทรอล) ก่อนคลอด
- การตั้งครรภ์นอกมดลูกในท่อนำไข่ครั้งก่อน
การแทรกแซงทางการแพทย์บางอย่างอาจเพิ่มความเสี่ยงของการตั้งครรภ์นอกมดลูก:
- การผ่าตัดท่อนำไข่ในบริเวณอุ้งเชิงกราน (การผูกท่อนำไข่) หรือการเอาเนื้อเยื่อแผลเป็นออก
- การรักษาภาวะมีบุตรยาก
การตั้งครรภ์นอกมดลูกมักเกี่ยวข้องกับการใช้ยาเพื่อให้ไข่ตกมากขึ้น นักวิทยาศาสตร์ยังไม่ทราบแน่ชัดว่าการตั้งครรภ์นอกมดลูกเกิดจากฮอร์โมนหรือความเสียหายของท่อนำไข่
หากคุณกำลังตั้งครรภ์และกังวลเกี่ยวกับการตั้งครรภ์นอกมดลูก คุณควรได้รับการตรวจอย่างละเอียด แพทย์อาจไม่เห็นด้วยกับปัจจัยเสี่ยงของการตั้งครรภ์นอกมดลูกเสมอไป แต่สิ่งหนึ่งที่ชัดเจนคือ ความเสี่ยงจะเพิ่มขึ้นหากมีประวัติการตั้งครรภ์นอกมดลูก การผ่าตัดท่อนำไข่ หรือการตั้งครรภ์โดยใช้ห่วงอนามัย
กลไกการเกิดโรค
การฝังตัวของไข่ที่ได้รับการผสมพันธุ์นอกโพรงมดลูกอาจเกิดขึ้นได้เนื่องจากการทำงานของท่อนำไข่ผิดปกติ รวมถึงการเปลี่ยนแปลงคุณสมบัติของไข่ที่ได้รับการผสมพันธุ์เอง ปัจจัยทั้งสองอย่างร่วมกันอาจทำให้เกิดการตั้งครรภ์นอกมดลูกได้
การปฏิสนธิของไข่โดยอสุจิภายใต้สภาวะปกติจะเกิดขึ้นที่ส่วนเส้นใยของแอมพูลลาของท่อนำไข่ เนื่องจากการเคลื่อนไหวของท่อที่บีบตัวคล้ายลูกตุ้มและปั่นป่วน รวมถึงจากการสั่นไหวของเยื่อบุผิวที่มีซิเลียของเอ็นโดซัลพิงซ์ ไข่ที่ได้รับการผสมพันธุ์แล้วที่แตกเป็นชิ้นเล็กชิ้นน้อยจะไปถึงโพรงมดลูกใน 3-4 วัน ซึ่งระยะบลาสโตซิสต์สามารถคงอยู่ในสภาพอิสระได้ 2-4 วัน จากนั้นเมื่อสูญเสียเปลือกที่มันวาวไปแล้ว ระยะบลาสโตซิสต์จะพุ่งเข้าไปในเยื่อบุโพรงมดลูก ดังนั้น การฝังตัวจึงเกิดขึ้นในวันที่ 20-21 ของรอบการมีประจำเดือน 4 สัปดาห์ การหยุดชะงักของหน้าที่การขนส่งของท่อนำไข่หรือการพัฒนาของระยะบลาสโตซิสต์ที่เร่งขึ้นอาจนำไปสู่การฝังตัวของไข่ที่ได้รับการผสมพันธุ์ซึ่งอยู่ใกล้กับโพรงมดลูก
การปฏิบัติแสดงให้เห็นว่าความผิดปกติของท่อนำไข่มักเกี่ยวข้องกับกระบวนการอักเสบจากสาเหตุใดๆ ก็ตาม บทบาทหลักคือการติดเชื้อที่ไม่เฉพาะเจาะจง ซึ่งการแพร่กระจายนั้นเกิดขึ้นจากการทำแท้ง การคุมกำเนิดในมดลูก การแทรกแซงการวินิจฉัยในมดลูก ระยะการคลอดบุตรที่ซับซ้อนและช่วงหลังคลอด และไส้ติ่งอักเสบ ในช่วงไม่กี่ปีที่ผ่านมา พบว่ามีการติดเชื้อคลามัยเดียในผู้หญิงที่ได้รับการผ่าตัดเพื่อตั้งครรภ์นอกมดลูกบ่อยครั้ง นอกจากลักษณะการอักเสบของความผิดปกติของโครงสร้างและการทำงานของท่อนำไข่แล้ว บทบาทของโรคเยื่อบุโพรงมดลูกเจริญผิดที่ก็มีความสำคัญอย่างยิ่ง
ความสำคัญของการผ่าตัดต่อท่อนำไข่ในโครงสร้างของปัจจัยที่ทำให้เกิดการตั้งครรภ์นอกมดลูกเพิ่มขึ้นอย่างต่อเนื่อง แม้แต่การผ่าตัดด้วยกล้องจุลทรรศน์ก็ยังไม่สามารถขจัดอันตรายดังกล่าวได้
การหดตัวของท่อนำไข่มีความเกี่ยวข้องอย่างใกล้ชิดกับสถานะของฮอร์โมนในร่างกาย ฮอร์โมนที่ไม่เหมาะสมในผู้หญิงอาจเกิดจากความผิดปกติของรอบเดือนไม่ว่าจะในลักษณะใด อายุเท่าใด รวมถึงการใช้ยาฮอร์โมนภายนอกที่ส่งผลต่อการละเมิดหรือกระตุ้นการตกไข่
การพัฒนาระยะบลาสโตซิสต์ที่ไม่เพียงพอต่อตำแหน่งฝังตัวทางสรีรวิทยาเกี่ยวข้องกับกิจกรรมทางชีวภาพที่มากเกินไปของไข่เอง ส่งผลให้การสร้างโทรโฟบลาสต์เร็วขึ้นและอาจมีนิเดชันซึ่งไม่ถึงโพรงมดลูก แทบจะเป็นไปไม่ได้เลยที่จะระบุสาเหตุของการพัฒนาระยะบลาสโตซิสต์ที่รวดเร็วเช่นนี้
ในบางกรณี การหยุดชะงักของการขนส่งไข่ที่ได้รับการผสมพันธุ์สามารถอธิบายได้จากลักษณะเฉพาะของเส้นทางการขนส่ง เช่น การเคลื่อนตัวของไข่ออกด้านนอกหลังจากการผ่าตัดที่ส่วนต่อพ่วง ไข่จากรังไข่เพียงรังเดียวผ่านช่องท้องจะเข้าไปในท่อที่อยู่ฝั่งตรงข้าม มีการบรรยายกรณีการเคลื่อนตัวของอสุจิผ่านช่องท้องในอวัยวะสืบพันธุ์ภายในที่มีรูปร่างผิดปกติบางอย่าง
ในช่วงไม่กี่ปีที่ผ่านมามีรายงานเกี่ยวกับความเป็นไปได้ของการตั้งครรภ์แบบท่อนำไข่หลังจากการปฏิสนธิในหลอดแก้วและการย้ายระยะบลาสโตซิสต์เข้าไปในมดลูก
ท่อนำไข่ รังไข่ ช่องท้อง และแม้แต่ส่วนในของมดลูกที่ยังไม่พัฒนาเต็มที่ไม่มีเยื่อเมือกและเยื่อเมือกใต้ผิวหนังที่แข็งแรงและพัฒนาขึ้นเป็นพิเศษ ซึ่งเป็นลักษณะเฉพาะของการตั้งครรภ์ตามธรรมชาติ การตั้งครรภ์นอกมดลูกแบบก้าวหน้าทำให้ช่องรับของทารกในครรภ์ยืดออก และวิลลัสของเนื้อเยื่อบุผิวมดลูกจะทำลายเนื้อเยื่อข้างใต้ รวมถึงหลอดเลือด กระบวนการนี้อาจดำเนินไปเร็วขึ้นหรือช้าลง ขึ้นอยู่กับตำแหน่งของการตั้งครรภ์ โดยมีเลือดออกมากหรือน้อยลงร่วมด้วย
หากไข่ที่ได้รับการผสมพันธุ์พัฒนาในส่วนคอหอยของท่อนำไข่ซึ่งความสูงของรอยพับของเยื่อเมือกมีขนาดเล็ก การเจริญเติบโตของเนื้อเยื่อบุผนังมดลูกที่เรียกว่า basotropic (หลัก) จะเกิดขึ้น ซึ่งจะทำลายชั้นเมือก กล้ามเนื้อ และซีรัมของท่อนำไข่ได้อย่างรวดเร็ว และหลังจาก 4-6 สัปดาห์ จะทำให้ผนังมดลูกทะลุและหลอดเลือดถูกทำลาย ซึ่งเกิดขึ้นอย่างรุนแรงจากการตั้งครรภ์ การยุติการตั้งครรภ์เกิดขึ้นตามประเภทของการแตกของช่องเปิดของทารกในครรภ์ภายนอก กล่าวคือ ท่อนำไข่ของหญิงตั้งครรภ์แตก ซึ่งมาพร้อมกับเลือดออกมากในช่องท้อง กลไกเดียวกันนี้ใช้สำหรับการยุติการตั้งครรภ์ที่เกิดขึ้นเฉพาะในส่วนระหว่างท่อนำไข่ อย่างไรก็ตาม เนื่องจากมีชั้นกล้ามเนื้อจำนวนมากล้อมรอบส่วนท่อนำไข่นี้ ระยะเวลาการตั้งครรภ์จึงอาจยาวนานขึ้น (นานถึง 10-12 สัปดาห์หรือมากกว่านั้น) การเสียเลือดเนื่องจากเลือดไปเลี้ยงบริเวณนี้มากเกินไปในระหว่างที่ท่อนำไข่ของทารกในครรภ์แตกมักจะมาก
ความสมบูรณ์ของขอบของท่อเมเซนเทอริกถูกละเมิดได้น้อยมาก ในกรณีนี้ ไข่ที่ได้รับการผสมพันธุ์และเลือดที่ไหลออกมาจะเข้าไปอยู่ระหว่างแผ่นเอ็นกว้าง ได้มีการอธิบายกรณีตัวอย่างที่ไข่ที่ได้รับการผสมพันธุ์ไม่ตาย แต่ยังคงพัฒนาต่อไปโดยผ่านเอ็นจนกระทั่งช่วงเวลาที่สำคัญ
ในกรณีของการฝังตัวของแอมพูลลาในการตั้งครรภ์แบบท่อนำไข่ การฝังตัวของไข่ที่ได้รับการผสมพันธุ์แล้วในรอยพับของเอ็นโดซัลพิงซ์ (การติดแบบคอลัมน์หรือแบบแอโครโทรปิก) เป็นไปได้ ในกรณีนี้ การเจริญเติบโตของวิลลัสของคอริโอนิกอาจมุ่งไปที่ลูเมนของท่อนำไข่ ซึ่ง 4-8 สัปดาห์หลังจากการเจาะจะมาพร้อมกับการละเมิดแคปซูลภายในของภาชนะรับตัวอ่อน ซึ่งจะทำให้มีเลือดออกเล็กน้อยหรือปานกลาง การเคลื่อนไหวแบบป้องกันการบีบตัวของท่อนำไข่สามารถขับไข่ที่ได้รับการผสมพันธุ์ที่แยกออกมาออกไปยังช่องท้องได้ทีละน้อย ซึ่งจะทำให้เกิดการแท้งลูกจากท่อนำไข่ เมื่อส่วนเส้นใยของท่อนำไข่ปิดลง เลือดที่ไหลเข้าไปในลูเมนของท่อนำไข่จะทำให้เกิดเฮมาโตซัลพิงซ์ เมื่อลูเมนของแอมพูลลาเปิดอยู่ เลือดที่ไหลออกจากท่อนำไข่และแข็งตัวในบริเวณกรวยของท่อนำไข่จะก่อให้เกิดเลือดออกรอบท่อนำไข่ การมีเลือดออกซ้ำๆ มากขึ้นและมากขึ้น จะทำให้เลือดไปสะสมในถุงทวารหนักและเกิดภาวะเลือดออกหลังมดลูก ซึ่งแยกจากช่องท้องโดยแคปซูลเส้นใยที่เชื่อมกับห่วงลำไส้และเอพิเนม
ในบางกรณีที่หายากมาก ไข่ที่ได้รับการผสมพันธุ์ซึ่งขับออกมาจากท่อนำไข่จะไม่ตาย แต่จะเกาะติดกับเยื่อบุช่องท้องหรือช่องท้องของอวัยวะภายในช่องท้อง (ส่วนใหญ่มักจะเกาะติดกับเยื่อบุช่องท้องของถุงทวารหนัก) การตั้งครรภ์ในช่องท้องซ้ำอาจเกิดขึ้นได้หลายช่วงเวลาจนถึงการตั้งครรภ์ครบกำหนด และในบางกรณีที่หายากยิ่งกว่านั้น ไข่ที่ได้รับการผสมพันธุ์อาจฝังตัวในช่องท้องเป็นหลัก
การตั้งครรภ์ในรังไข่มักไม่ยาวนาน โดยปกติแล้วจะมีการแตกของช่องเก็บตัวอ่อนภายนอก ร่วมกับมีเลือดออกมาก หากการตั้งครรภ์เกิดขึ้นที่ผิวรังไข่ ผลที่ตามมาก็จะเกิดขึ้นในระยะเริ่มต้น ในกรณีที่มีตำแหน่งภายในรูขุมขน การหยุดชะงักจะเกิดขึ้นในภายหลัง
การตั้งครรภ์นอกมดลูกถือเป็นการตั้งครรภ์นอกมดลูกที่พบได้น้อยแต่มีความรุนแรง เนื่องจากมีความเสี่ยงสูงที่จะเกิดเลือดออก การตั้งครรภ์นอกมดลูกมักรักษาด้วยยาเมโธเทร็กเซต
อาการ การตั้งครรภ์นอกมดลูก
ในช่วงสัปดาห์แรกๆ การตั้งครรภ์นอกมดลูกจะทำให้เกิดอาการเดียวกับการตั้งครรภ์ปกติ คือ ไม่มีประจำเดือน อ่อนเพลีย คลื่นไส้ และเต้านมเจ็บ
สัญญาณหลักของการตั้งครรภ์นอกมดลูก:
- อาการปวดบริเวณอุ้งเชิงกรานหรือช่องท้อง อาจเป็นแบบเฉียบพลันและปวดข้างเดียว แต่เมื่อเวลาผ่านไป อาจลามไปทั่วช่องท้องทั้งหมด อาการปวดจะรุนแรงขึ้นเมื่อมีการเคลื่อนไหวหรือออกแรงมาก
- เลือดออกทางช่องคลอด
หากคุณคิดว่าคุณกำลังตั้งครรภ์และมีอาการใดๆ ข้างต้น โปรดไปพบแพทย์ทันที
สัปดาห์แรกของการตั้งครรภ์นอกมดลูกไม่ต่างจากการตั้งครรภ์ปกติ ในช่วงเวลานี้ จะสังเกตสิ่งต่อไปนี้:
- การขาดรอบเดือน
- อาการเจ็บหน้าอก
- ความเหนื่อยล้า.
- อาการคลื่นไส้.
- ปัสสาวะบ่อย
แต่หากการตั้งครรภ์นอกมดลูกยังคงดำเนินต่อไป จะเกิดอาการอื่น ๆ ตามมา เช่น:
- อาการปวดในอวัยวะในอุ้งเชิงกรานหรือช่องท้อง (โดยปกติจะปวดประมาณ 6-8 สัปดาห์หลังสิ้นสุดรอบเดือน) อาการปวดจะรุนแรงขึ้นเมื่อมีการเคลื่อนไหวหรือออกแรงมาก อาจเป็นแบบเฉียบพลัน ปวดข้างเดียว และสุดท้ายอาจลามไปทั่วช่องท้อง
- มีเลือดออกทางช่องคลอดปานกลางถึงมาก
- อาการปวดขณะมีเพศสัมพันธ์หรือการตรวจร่างกายโดยแพทย์
- อาการปวดบริเวณไหล่ เนื่องจากมีเลือดออกบริเวณช่องท้อง เนื่องมาจากการระคายเคืองของกะบังลม
อาการตั้งครรภ์นอกมดลูกระยะเริ่มต้นและการแท้งบุตรมักจะเหมือนกัน
โดยทั่วไป ในช่วงเริ่มต้นของการตั้งครรภ์ ไข่ที่ได้รับการผสมพันธุ์จะเคลื่อนที่ไปตามท่อนำไข่ไปยังมดลูก ซึ่งไข่จะเกาะติดกับผนังมดลูกและเริ่มเจริญเติบโต แต่ในการตั้งครรภ์ที่ได้รับการวินิจฉัย 2% ไข่ที่ได้รับการผสมพันธุ์จะฝังตัวอยู่ภายนอกมดลูก ส่งผลให้เกิดการตั้งครรภ์นอกมดลูก
ในการตั้งครรภ์นอกมดลูก ทารกในครรภ์ไม่สามารถเจริญเติบโตได้นาน แต่จะมีขนาดใหญ่ขึ้นจนทำให้ท่อนำไข่แตกและมีเลือดออก ซึ่งอาจเป็นอันตรายถึงชีวิตสำหรับแม่ได้ ผู้หญิงที่มีอาการของการตั้งครรภ์นอกมดลูกต้องได้รับการรักษาทางการแพทย์ทันที ในกรณีส่วนใหญ่ของการตั้งครรภ์นอกมดลูก ไข่ที่ได้รับการผสมพันธุ์จะเกาะติดกับท่อนำไข่ ในบางกรณี:
- ไข่จะเกาะตัวและเริ่มเจริญเติบโตในรังไข่ ในช่องปากมดลูก หรือในช่องท้อง (ไม่รวมอวัยวะสืบพันธุ์)
- ไข่หนึ่งฟองขึ้นไปจะเจริญเติบโตในมดลูก ขณะที่ไข่อีกฟองหนึ่ง (หรือหลายฟอง) จะเจริญเติบโตในท่อนำไข่ ช่องปากมดลูก หรือช่องท้อง
- ในบางกรณีที่หายากมาก ไข่จะเริ่มพัฒนาในช่องท้องหลังจากการผ่าตัดมดลูกออก (hysterectomy)
เมื่อไหร่จึงควรไปพบแพทย์?
หากคุณกำลังตั้งครรภ์ ควรสังเกตอาการต่างๆ ที่อาจบ่งบอกว่าอาจตั้งครรภ์นอกมดลูกอย่างใกล้ชิด โดยเฉพาะหากคุณมีความเสี่ยงดังกล่าว
สำหรับเลือดออกทางช่องคลอดและอาการปวดท้องเฉียบพลัน (ก่อนหรือหลังการวินิจฉัยการตั้งครรภ์หรือในระหว่างการรักษาการตั้งครรภ์นอกมดลูก):
- เรียกรถพยาบาล;
- ไปนอนพักผ่อนเถอะ;
- อย่าเคลื่อนไหวอย่างกะทันหันจนกว่าแพทย์จะประเมินสภาพสุขภาพของคุณ
หากคุณมีอาการปวดท้องเล็กน้อยอย่างต่อเนื่อง ควรติดต่อแพทย์ของคุณ
 [ 19 ]
[ 19 ]
การสังเกต
การสังเกตอาการหมายถึงการรอสักครู่และดูว่าอาการดีขึ้นหรือไม่ แต่ในกรณีที่ตั้งครรภ์นอกมดลูก เนื่องจากมีความเสี่ยงที่จะเสียชีวิต คุณไม่สามารถอยู่บ้านและรอให้เกิดปาฏิหาริย์ได้ โปรดโทรเรียกรถพยาบาลทันทีเมื่อพบสัญญาณของการตั้งครรภ์นอกมดลูก
ผู้เชี่ยวชาญที่สามารถติดต่อได้
- นรีแพทย์
- หมอประจำครอบครัว
- แพทย์ฉุกเฉิน
หากได้รับการวินิจฉัยว่าตั้งครรภ์นอกมดลูก การรักษาจะดำเนินการโดยสูตินรีแพทย์
รูปแบบ
ตามการแปล |
ด้วยกระแสน้ำ |
| ท่อนำไข่ (หลอดน้ำเลี้ยง ต่อมน้ำเหลือง ต่อมน้ำเหลืองระหว่างช่อง); รังไข่; ช่องท้อง; ต่อมน้ำเหลืองบริเวณคอ | การแท้งบุตรแบบก้าวหน้า; การแท้งลูกแบบท่อนำไข่; ท่อนำไข่แตก; การแช่แข็ง |
ต่างจาก ICD-10 ในเอกสารทางการแพทย์ทั่วไป การตั้งครรภ์แบบท่อนำไข่จะแบ่งออกเป็น:
- แอมพูลลารี
- ภาวะคอขาดบาดตาย
- โฆษณาคั่นระหว่างหน้า
การตั้งครรภ์แบบแทรกท่อนำไข่มีสัดส่วนน้อยกว่า 1% ของการตั้งครรภ์นอกมดลูก ผู้ป่วยที่ตั้งครรภ์แบบแทรกท่อนำไข่ส่วนใหญ่มักเข้ารับการรักษาทางการแพทย์ช้ากว่าการตั้งครรภ์แบบมีถุงน้ำคร่ำหรือแบบมีท่อนำไข่อุดตัน อุบัติการณ์ของการตั้งครรภ์ในมุมมดลูกเพิ่มขึ้นเป็น 27% ในผู้ป่วยที่มีประวัติการตัดท่อนำไข่ การทำเด็กหลอดแก้ว และการคลอดบุตรด้วยวิธีอื่นๆ การตั้งครรภ์แบบแทรกท่อนำไข่เกี่ยวข้องกับการเสียชีวิตส่วนใหญ่ที่เกิดจากการตั้งครรภ์นอกมดลูกโดยทั่วไป เนื่องจากมักเกิดภาวะแทรกซ้อนจากการแตกของมดลูก
การตั้งครรภ์รังไข่แบ่งออกเป็น:
- พัฒนาบนพื้นผิวของรังไข่;
- การพัฒนาภายในรูขุมขน
การตั้งครรภ์ในช่องท้องแบ่งออกเป็น:
- ขั้นต้น (การฝังตัวในช่องท้องเกิดขึ้นในระยะเริ่มแรก);
- รอง
การตั้งครรภ์นอกมดลูกแบ่งได้เป็น การตั้งครรภ์แบบท่อนำไข่ การตั้งครรภ์แบบรังไข่ การตั้งครรภ์แบบอยู่ในโพรงมดลูก และการตั้งครรภ์แบบช่องท้อง โดยขึ้นอยู่กับตำแหน่งของช่องรับไข่ การตั้งครรภ์แบบแอมพูลลาร์ การตั้งครรภ์แบบไอสธิมิก และการตั้งครรภ์แบบช่องว่างระหว่างโพรงมดลูก การตั้งครรภ์แบบรังไข่สามารถสังเกตได้ 2 แบบ คือ การตั้งครรภ์บนพื้นผิวของรังไข่และภายในรูขุมขน การตั้งครรภ์นอกมดลูกในช่องท้องแบ่งได้เป็น การตั้งครรภ์แบบปฐมภูมิ (การฝังตัวของไข่เกิดขึ้นที่เยื่อบุช่องท้องข้างขม่อม เยื่อหุ้มมดลูก หรืออวัยวะใดๆ ในช่องท้อง) และการตั้งครรภ์แบบทุติยภูมิ (การฝังตัวของไข่ที่ปฏิสนธิแล้วในช่องท้องหลังจากขับออกจากท่อนำไข่) การตั้งครรภ์นอกมดลูกในบริเวณมดลูกขั้นต้นนั้น ควรจะอธิบายได้อย่างชัดเจนถึงการตั้งครรภ์นอกมดลูกประเภทหนึ่ง แต่ลักษณะเฉพาะของอาการทางคลินิกทำให้เราต้องพิจารณาตำแหน่งนี้ในกลุ่มของการตั้งครรภ์นอกมดลูกประเภทใกล้เคียง
การตั้งครรภ์นอกมดลูกทุกประเภทนั้น มักจะแยกแยะระหว่างการตั้งครรภ์แบบทั่วไปและแบบหายาก การตั้งครรภ์นอกมดลูกแบบแรกได้แก่ การตั้งครรภ์แบบมีแอมพูลลาร์และแบบคอเอียง ซึ่งคิดเป็นร้อยละ 93-98.5 ของกรณีทั้งหมด การตั้งครรภ์แบบมีแอมพูลลาร์และแบบคอเอียงนั้นพบได้บ่อยกว่าการตั้งครรภ์แบบคอเอียงเล็กน้อย
รูปแบบที่หายากของการตั้งครรภ์นอกมดลูกได้แก่ การตั้งครรภ์แบบช่องว่างระหว่างโพรงมดลูก (0.4-2.1%) การตั้งครรภ์แบบรังไข่ (0.4-1.3%) และการตั้งครรภ์แบบช่องท้อง (0.1-0.9%) การตั้งครรภ์นอกมดลูกที่เกิดขึ้นในโพรงมดลูกที่ยังไม่สมบูรณ์ (0.1-0.9%) หรือในท่อนำไข่ส่วนนอกที่พบได้น้อยยิ่งกว่า การตั้งครรภ์แฝดที่เกิดขึ้นในตำแหน่งต่างๆ กันนั้นพบได้น้อยมาก เช่น การตั้งครรภ์ในมดลูกและท่อนำไข่ร่วมกัน การตั้งครรภ์ในท่อนำไข่ทั้งสองข้าง และการตั้งครรภ์นอกมดลูกในตำแหน่งอื่นๆ ร่วมกัน
ตำแหน่งของภาชนะรองรับทารกที่คลอดนอกมดลูกมีความเกี่ยวข้องอย่างใกล้ชิดกับลักษณะทางคลินิกของโรค ซึ่งรูปแบบที่คืบหน้าและบกพร่องจะถูกแยกออก การหยุดชะงักของการตั้งครรภ์สามารถเกิดขึ้นได้จากประเภทของการแตกภายนอกของภาชนะรองรับทารก: การแตกของรังไข่, มดลูกที่ยังไม่พัฒนา, ช่องว่างระหว่างท่อนำไข่, มักจะเป็น - ส่วนคอหอย, ไม่ค่อยมี - ส่วนแอมพูลลาร์ การหยุดชะงักของการตั้งครรภ์ประเภทที่สองคือการแตกภายในของภาชนะรองรับทารกหรือการแท้งลูกแบบท่อนำไข่ ประเภทนี้มักเกิดขึ้นในการหยุดชะงักของการตั้งครรภ์ที่อยู่ในส่วนของแอมพูลลาร์ของท่อนำไข่ ในช่วงไม่กี่ปีที่ผ่านมา เนื่องมาจากความสามารถในการวินิจฉัยที่ดีขึ้น จึงมีแนวโน้มที่จะแยกรูปแบบที่ถดถอยของการตั้งครรภ์นอกมดลูกได้
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
การตั้งครรภ์ในช่องท้อง
ถือเป็นรูปแบบที่หายากของการตั้งครรภ์นอกมดลูก (0.3–0.4%) ตำแหน่งที่ตั้งครรภ์ในช่องท้องแตกต่างกันไป: omentum, ตับ, เอ็น sacrouterine, ถุง rectouterine อาจเป็นขั้นแรก (การฝังตัวเกิดขึ้นในอวัยวะช่องท้อง) และขั้นที่สอง (ขั้นแรกการฝังตัวเกิดขึ้นในท่อนำไข่ จากนั้นเป็นผลจากการแท้งลูกโดยการทำท่อนำไข่ ไข่ที่ได้รับการผสมแล้วจะถูกขับออกจากท่อนำไข่และฝังตัวใหม่ในช่องท้อง) ความแตกต่างนี้เป็นเพียงความสนใจในเชิงทฤษฎีเท่านั้น และการฝังตัวในขั้นต้นสามารถระบุได้ด้วยการตรวจทางเนื้อเยื่อวิทยาเท่านั้น เนื่องจากเมื่อถึงเวลาผ่าตัด ท่อนำไข่จะไม่มีการเปลี่ยนแปลงในระดับมหภาคแล้ว
การตั้งครรภ์ในช่องท้องทั้งในระยะแรกและระยะที่สองนั้นพบได้น้อยมาก การตั้งครรภ์ในระยะแรกแบบก้าวหน้ามักไม่ได้รับการวินิจฉัย การยุติการตั้งครรภ์จะสะท้อนให้เห็นการตั้งครรภ์แบบท่อนำไข่ที่หยุดชะงัก
การตั้งครรภ์ในช่องท้องระยะหลังเกิดขึ้นหลังจากการทำแท้งหรือท่อนำไข่แตก และเกิดขึ้นได้น้อยมากหลังจากมดลูกแตก การตั้งครรภ์ในช่องท้องสามารถดำเนินต่อไปได้จนถึงระยะหลังซึ่งถือเป็นภัยคุกคามร้ายแรงต่อชีวิตของผู้หญิง และทารกในครรภ์ก็แทบจะไม่สามารถดำรงชีวิตอยู่ได้ ทารกในครรภ์มากกว่าครึ่งหนึ่งมีข้อบกพร่องทางพัฒนาการ
การตั้งครรภ์ในช่องท้องรองอาจเกิดขึ้นได้ในผู้หญิงที่มีอาการปวดท้องน้อยเป็นระยะๆ ในระยะแรกๆ ร่วมกับมีตกขาวเป็นเลือดเล็กน้อยจากช่องคลอด อาการทั่วไปของผู้หญิงคือทารกดิ้นอย่างเจ็บปวด เมื่อทำการตรวจภายนอกร่างกาย ผู้ป่วยอาจตรวจพบตำแหน่งผิดปกติของทารกได้ โดยสามารถคลำส่วนต่างๆ ของทารกได้อย่างชัดเจน ไม่มีการบีบตัวของช่องมดลูก ซึ่งโดยปกติจะตรวจได้จากการคลำ ในการตรวจภายใน ควรสังเกตการเคลื่อนตัวของปากมดลูกขึ้นด้านบนและด้านข้าง ในบางกรณี อาจคลำมดลูกแยกจากช่องมดลูกได้ การสแกนอัลตราซาวนด์จะเผยให้เห็นว่าไม่มีผนังมดลูกรอบถุงน้ำคร่ำ
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
การตั้งครรภ์ในรังไข่
การตั้งครรภ์นอกมดลูกเป็นรูปแบบหนึ่งที่หายาก โดยมีอัตราการตั้งครรภ์อยู่ที่ 0.1-0.7% การตั้งครรภ์ประเภทนี้มี 2 รูปแบบ คือ การตั้งครรภ์ภายในรูขุมขนและการตั้งครรภ์นอกมดลูก การตั้งครรภ์แบบภายในรูขุมขนจะเกิดการปฏิสนธิและการฝังตัวในรูขุมขน ส่วนการตั้งครรภ์แบบนอกรูขุมขนจะเกิดขึ้นบนพื้นผิวของรังไข่
การตั้งครรภ์ปากมดลูก
อุบัติการณ์มีตั้งแต่ 1 ใน 2,400 ถึง 1 ใน 50,000 ของการตั้งครรภ์ ความเสี่ยงอาจเพิ่มขึ้นจากการแท้งบุตรหรือการผ่าตัดคลอดก่อนหน้านี้ กลุ่มอาการ Asherman การใช้ไดเอทิลสทิลเบสทรอลของมารดาในระหว่างตั้งครรภ์ เนื้องอกในมดลูก การปฏิสนธิในหลอดแก้ว และการย้ายตัวอ่อน สัญญาณอัลตราซาวนด์ของการตั้งครรภ์ที่ปากมดลูก:
- การไม่มีไข่ที่ได้รับการปฏิสนธิในมดลูกหรือไข่ที่ได้รับการปฏิสนธิเทียม
- ภาวะเสียงสะท้อนสูงของเยื่อบุโพรงมดลูก (เนื้อเยื่อเยื่อบุโพรงมดลูก)
- ความไม่เหมือนกันของกล้ามเนื้อมดลูก
- มดลูกที่มีรูปร่างเหมือนนาฬิกาทราย;
- การขยายตัวของช่องปากมดลูก
- ไข่ที่ได้รับการผสมพันธุ์ในช่องปากมดลูก;
- เนื้อเยื่อรกในช่องปากมดลูก;
- ระบบปฏิบัติการภายในแบบปิด
หลังจากยืนยันการวินิจฉัยแล้ว จะมีการตรวจวัดหมู่เลือดและ Rh factor ใส่สายสวนหลอดเลือดดำ และขอความยินยอมเป็นลายลักษณ์อักษรของผู้ป่วยสำหรับการตัดมดลูกหากจำเป็น ทั้งนี้ สาเหตุทั้งหมดนี้เกิดจากความเสี่ยงสูงของการมีเลือดออกจำนวนมาก มีรายงานว่าการใช้เมโธเทร็กเซตแบบฉีดเข้าน้ำคร่ำและแบบระบบมีประสิทธิภาพในการตั้งครรภ์ที่ปากมดลูก การวินิจฉัยการตั้งครรภ์ที่ปากมดลูกมักจะทำเฉพาะในระหว่างการขูดมดลูกเพื่อวินิจฉัยในกรณีที่สงสัยว่าแท้งบุตรหรือแท้งบุตรไม่ครบเท่านั้น เมื่อเริ่มมีเลือดออกมาก การหยุดเลือดขึ้นอยู่กับความรุนแรงของเลือด โดยอาจใช้การบีบรัดช่องคลอดให้แน่น การเย็บแผลที่ช่องคลอดด้านข้าง การเย็บแผลเป็นวงกลมที่ปากมดลูก การใส่สายสวน Foley เข้าไปในช่องปากมดลูก และการพองปลอกหุ้ม การอุดหลอดเลือดที่เลือดออก การผูกหลอดเลือดมดลูกหรือหลอดเลือดอุ้งเชิงกรานภายในก็ใช้เช่นกัน หากวิธีการข้างต้นทั้งหมดไม่ได้ผล จะต้องตัดมดลูกออก
การตั้งครรภ์ในเขาอ่อนของมดลูก
เกิดขึ้นใน 0.1–0.9% ของกรณี ในทางกายวิภาค การตั้งครรภ์นี้สามารถจำแนกได้ว่าเป็นการตั้งครรภ์ในมดลูก แต่เนื่องจากในกรณีส่วนใหญ่ ฮอร์นที่ยังไม่พัฒนาจะไม่มีการเชื่อมต่อกับช่องคลอด ดังนั้นจึงถือว่าการตั้งครรภ์ดังกล่าวเป็นการตั้งครรภ์นอกมดลูกในทางคลินิก
การตั้งครรภ์ในฮอร์นดั้งเดิมซึ่งมีชั้นกล้ามเนื้อที่พัฒนาไม่เพียงพอและเยื่อเมือกที่ไม่เพียงพอเกิดขึ้นภายใต้เงื่อนไขต่อไปนี้: โพรงฮอร์นสื่อสารกับท่อนำไข่ ระยะการหลุดลอกไม่ได้เกิดขึ้นในเยื่อเมือก ดังนั้นจึงไม่มีการสร้างเลือดซึ่งทำให้ไข่ที่ได้รับการผสมพันธุ์ไม่สามารถฝังตัวได้ กลไกการแทรกซึมของบลาสโตซิสต์เข้าไปในโพรงฮอร์นดั้งเดิมนั้นดูเหมือนจะเกี่ยวข้องกับการอพยพของอสุจิหรือไข่ผ่านช่องท้อง
การตั้งครรภ์แบบก้าวหน้าได้รับการวินิจฉัยได้ยากมาก อาจสงสัยได้จากข้อมูลที่ผิดปกติจากการตรวจภายในสูตินรีเวช เช่น มดลูกที่โตขึ้น (เมื่อครบกำหนด 8 สัปดาห์ ซึ่งไม่สอดคล้องกับช่วงที่ประจำเดือนมาช้า) เอียงไปด้านข้าง ในอีกด้านหนึ่ง จะเห็นก้อนเนื้อคล้ายเนื้องอกที่มีลักษณะนิ่มและไม่เจ็บปวด ซึ่งเชื่อมต่อกับมดลูกด้วยก้านหนา การตรวจอัลตราซาวนด์หรือการส่องกล้องช่วยได้มาก
ความผิดปกติของการตั้งครรภ์เกิดขึ้นจากการแตกของช่องเปิดของทารกในครรภ์จากภายนอก ร่วมกับมีเลือดออกมาก และต้องได้รับการผ่าตัดฉุกเฉิน ขอบเขตของการผ่าตัดในกรณีทั่วไปคือการตัดเขาที่ยังไม่พัฒนาออกพร้อมกับท่อนำไข่ที่อยู่ติดกัน
การตั้งครรภ์ภายในเอ็น
คิดเป็น 1 ใน 300 กรณีของการตั้งครรภ์นอกมดลูก มักเกิดขึ้นเป็นลำดับที่สอง เมื่อท่อนำไข่แตกบริเวณขอบของช่องท้องและไข่แทรกเข้าไประหว่างชั้นของเอ็นกว้าง การตั้งครรภ์ภายในเอ็นก็เป็นไปได้เช่นกันเมื่อมีรูรั่วที่เชื่อมระหว่างโพรงมดลูกและพารามีเทรียม รกอาจอยู่ที่มดลูก กระเพาะปัสสาวะ หรือผนังเชิงกราน หากไม่สามารถเอารกออกได้ รกก็จะปล่อยทิ้งไว้ มีรายงานการคลอดครบกำหนดโดยสมบูรณ์ของการตั้งครรภ์ภายในเอ็น
ภาวะตั้งครรภ์นอกมดลูกแบบหายาก
การรวมกันของการตั้งครรภ์ในมดลูกและการตั้งครรภ์นอกมดลูก
ตามข้อมูลของผู้เขียนต่างๆ ความถี่คือ 1 ใน 100 ถึง 1 ใน 30,000 ของการตั้งครรภ์ โดยจะสูงขึ้นหลังจากการเหนี่ยวนำการตกไข่ เมื่อระบุไข่ที่ได้รับการปฏิสนธิในมดลูกแล้ว ไข่ที่ได้รับการปฏิสนธิครั้งที่สองมักจะถูกละเลยในระหว่างการอัลตราซาวนด์ ผลการศึกษาเบตาซับยูนิตของ hCG หลายครั้งไม่แตกต่างจากผลการศึกษาในการตั้งครรภ์ปกติ ในกรณีส่วนใหญ่ การผ่าตัดจะดำเนินการสำหรับการตั้งครรภ์นอกมดลูกและการตั้งครรภ์ในมดลูกจะไม่ถูกหยุด นอกจากนี้ ยังสามารถใส่โพแทสเซียมคลอไรด์เข้าไปในไข่ที่ได้รับการปฏิสนธิซึ่งอยู่ในท่อนำไข่ได้ (ระหว่างการส่องกล้องหรือผ่านฟอร์นิกซ์ช่องคลอดด้านข้าง) ไม่ใช้เมโทเทร็กเซต
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
การตั้งครรภ์นอกมดลูกหลายครั้ง
การตั้งครรภ์นอกมดลูกและนอกมดลูกนั้นพบได้น้อยกว่าการตั้งครรภ์ในมดลูกและนอกมดลูกรวมกันเสียอีก มีการระบุจำนวนและตำแหน่งของไข่ที่ได้รับการผสมพันธุ์ไว้หลายกรณี มีรายงานการตั้งครรภ์แฝดนอกมดลูกประมาณ 250 กรณี ในกรณีส่วนใหญ่ การตั้งครรภ์เหล่านี้มักเป็นการตั้งครรภ์ในท่อนำไข่หรือท่อนำไข่อุดตัน แต่ยังมีรายงานการตั้งครรภ์ในรังไข่ ท่อนำไข่ระหว่างช่อง และช่องท้องด้วย การตั้งครรภ์แฝดและแฝดสามนอกมดลูกอาจเกิดขึ้นได้หลังจากการผ่าตัดท่อนำไข่และท่อนำไข่อุดตัน การรักษาจะเหมือนกับการตั้งครรภ์เดี่ยว
การตั้งครรภ์หลังการผ่าตัดมดลูก
การตั้งครรภ์นอกมดลูกที่พบได้น้อยที่สุดคือการตั้งครรภ์หลังการผ่าตัดมดลูกทางช่องคลอดหรือช่องท้อง การฝังตัวของตัวอ่อนในท่อนำไข่จะเกิดขึ้นไม่นานก่อนหรือในวันแรกหลังการผ่าตัด การตั้งครรภ์นอกมดลูกอาจเกิดขึ้นได้ทุกเมื่อหลังการผ่าตัดหากมีการติดต่อกันระหว่างช่องท้องและตอปากมดลูกหรือช่องคลอด
การตั้งครรภ์นอกมดลูกเรื้อรัง
ภาวะนี้เกิดขึ้นเมื่อไข่ที่ได้รับการผสมพันธุ์ไม่รวมตัวกันอย่างสมบูรณ์หลังจากตาย และเนื้อเยื่อบุผนังมดลูกที่ยังมีชีวิตยังคงอยู่ในท่อนำไข่ การตั้งครรภ์นอกมดลูกเรื้อรังเกิดขึ้นเมื่อไม่ได้รับการรักษาด้วยเหตุผลบางประการ เนื้อเยื่อบุผนังมดลูกทำให้เกิดเลือดออกซ้ำๆ ในผนังท่อนำไข่ เนื้อเยื่อบุผนังจะค่อยๆ ยืดออก แต่โดยปกติจะไม่แตก ในการตั้งครรภ์นอกมดลูกเรื้อรัง ผู้ป่วยร้อยละ 86 รายงานว่ามีอาการปวดท้องน้อย ร้อยละ 68 มีเลือดออกจากอวัยวะสืบพันธุ์ อาการทั้งสองอย่างนี้พบในผู้หญิงร้อยละ 58 ในผู้ป่วยร้อยละ 90 ประจำเดือนหายไป 5-16 สัปดาห์ (โดยเฉลี่ย 9.6 สัปดาห์) เกือบทั้งหมดมีการสร้างปริมาตรในอุ้งเชิงกรานเล็ก ในบางครั้ง การตั้งครรภ์นอกมดลูกเรื้อรัง อาจเกิดการกดทับท่อไตหรือลำไส้อุดตัน วิธีที่มีข้อมูลมากที่สุดในการวินิจฉัยการตั้งครรภ์นอกมดลูกเรื้อรังคืออัลตราซาวนด์ ความเข้มข้นของ β-subunit ของ hCG ในซีรั่มต่ำหรือปกติ ควรตัดท่อนำไข่ออก การอักเสบที่ปราศจากเชื้อร่วมด้วยทำให้เกิดกระบวนการยึดเกาะ ดังนั้นจึงมักต้องตัดรังไข่ออกพร้อมกับท่อนำไข่
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
การฟื้นตัวโดยธรรมชาติ
ในบางกรณี การตั้งครรภ์นอกมดลูกจะหยุดพัฒนาและไข่ที่ได้รับการผสมพันธุ์จะค่อยๆ หายไป หรือเกิดการแท้งบุตรแบบสมบูรณ์ ไม่จำเป็นต้องทำการรักษาด้วยการผ่าตัด ความถี่ของผลลัพธ์ของการตั้งครรภ์นอกมดลูกและสภาวะที่นำไปสู่ผลลัพธ์ดังกล่าวไม่ทราบแน่ชัด นอกจากนี้ยังไม่สามารถประเมินการพยากรณ์โรคได้ เนื้อหาของซับยูนิตเบต้าของ hCG ไม่สามารถใช้เป็นแนวทางได้
การตั้งครรภ์นอกมดลูกแบบต่อเนื่อง
สังเกตได้หลังจากการผ่าตัดรักษาอวัยวะบนท่อนำไข่ (salpingotomy and artificial tubal abortion) การตรวจทางเนื้อเยื่อวิทยาโดยทั่วไปไม่พบตัวอ่อน แต่พบเนื้อเยื่อรกในชั้นกล้ามเนื้อ การฝังตัวเกิดขึ้นจากแผลเป็นบนท่อนำไข่ การฝังตัวของเนื้อเยื่อรกในช่องท้องเป็นไปได้ เมื่อไม่นานมานี้ อุบัติการณ์ของการตั้งครรภ์นอกมดลูกแบบต่อเนื่องเพิ่มขึ้น ซึ่งอธิบายได้จากการใช้การผ่าตัดรักษาอวัยวะบนท่อนำไข่อย่างแพร่หลาย โดยลักษณะเฉพาะคือไม่มีการลดลงของหน่วยย่อยเบตาของ hCG หลังการผ่าตัด แนะนำให้ตรวจหาหน่วยย่อยเบตาของ hCG หรือโปรเจสเตอโรนในวันที่ 6 หลังการผ่าตัด จากนั้นจึงตรวจทุก 3 วัน ความเสี่ยงของการตั้งครรภ์นอกมดลูกแบบต่อเนื่องขึ้นอยู่กับประเภทของการผ่าตัด ความเข้มข้นเริ่มต้นของหน่วยย่อยเบตาของ hCG อายุครรภ์ และขนาดของไข่ ความล่าช้าของประจำเดือนน้อยกว่า 3 สัปดาห์และถุงน้ำคร่ำมีขนาดเส้นผ่านศูนย์กลางน้อยกว่า 2 ซม. จะเพิ่มความเสี่ยงของการตั้งครรภ์นอกมดลูกซ้ำๆ ในการตั้งครรภ์นอกมดลูกซ้ำๆ จะต้องดำเนินการทั้งการผ่าตัด (การตัดท่อนำไข่ซ้ำๆ หรือบ่อยครั้งกว่านั้นคือการตัดท่อนำไข่ออก) และการรักษาแบบอนุรักษ์นิยม (เมโธเทร็กเซต) ผู้เขียนหลายคนชอบการรักษาแบบอนุรักษ์นิยม เนื่องจากวิลลัสของเนื้อเยื่อเกี่ยวพันอาจอยู่ไม่เพียงแค่ในท่อนำไข่เท่านั้น ดังนั้นจึงไม่สามารถตรวจพบได้เสมอไปในระหว่างการผ่าตัดซ้ำๆ ในกรณีที่มีความผิดปกติของการไหลเวียนโลหิต จำเป็นต้องทำการผ่าตัด
ภาวะแทรกซ้อนและผลกระทบ
การตั้งครรภ์นอกมดลูกอาจทำให้ท่อนำไข่แตก ซึ่งจะลดโอกาสการตั้งครรภ์ครั้งต่อไป
การตั้งครรภ์นอกมดลูกควรได้รับการวินิจฉัยในระยะเริ่มต้นเพื่อความปลอดภัยของผู้หญิงและเพื่อป้องกันเลือดออกรุนแรง การตั้งครรภ์นอกมดลูกแบบทะลุต้องได้รับการผ่าตัดทันทีเพื่อหยุดเลือดออกรุนแรงในช่องท้อง ท่อนำไข่ที่แตกจะต้องถูกเอาออกทั้งหมดหรือบางส่วน
 [ 40 ]
[ 40 ]
การวินิจฉัย การตั้งครรภ์นอกมดลูก
หากคุณสงสัยว่าคุณตั้งครรภ์ ให้ซื้อชุดทดสอบการตั้งครรภ์หรือตรวจปัสสาวะ เพื่อตรวจสอบว่าคุณมีการตั้งครรภ์นอกมดลูกหรือไม่ แพทย์จะทำการดังต่อไปนี้:
- จะทำการตรวจอวัยวะในอุ้งเชิงกรานเพื่อดูขนาดของมดลูกและการมีสิ่งแปลกปลอมในช่องท้อง
- จะกำหนดให้ตรวจเลือดเพื่อตรวจหาฮอร์โมนการตั้งครรภ์ (ตรวจซ้ำอีกครั้งหลังจาก 2 วัน) ในระยะแรกของการตั้งครรภ์ ระดับฮอร์โมนนี้จะเพิ่มขึ้นเป็นสองเท่าทุก 2 วัน หากระดับต่ำแสดงว่ามีความผิดปกติ คือ การตั้งครรภ์นอกมดลูก
- อัลตร้าซาวด์จะแสดงภาพอวัยวะภายใน แพทย์วินิจฉัยว่าตั้งครรภ์เมื่อครบ 6 สัปดาห์นับจากรอบเดือนสุดท้าย
ในกรณีส่วนใหญ่ การตั้งครรภ์นอกมดลูกสามารถระบุได้โดยการตรวจภายใน อัลตร้าซาวด์ และการตรวจเลือด หากคุณมีอาการของการตั้งครรภ์นอกมดลูก คุณควร:
- การตรวจภายในโดยแพทย์จะตรวจพบว่ามีอาการปวดภายในมดลูกหรือท่อนำไข่ และมีขนาดมดลูกขยายใหญ่มากกว่าปกติ
- การตรวจอัลตราซาวนด์ (ทางช่องคลอดหรือช่องท้อง) จะช่วยให้เห็นภาพอวัยวะและโครงสร้างในช่องท้องส่วนล่างได้ชัดเจน การตรวจทางช่องคลอด (อัลตราซาวนด์) เป็นวิธีที่น่าเชื่อถือกว่าในการวินิจฉัยการตั้งครรภ์ โดยสามารถตรวจได้เร็วที่สุดภายใน 6 สัปดาห์หลังจากมีประจำเดือนครั้งสุดท้าย ในกรณีของการตั้งครรภ์นอกมดลูก แพทย์จะไม่เห็นสัญญาณของตัวอ่อนหรือทารกในครรภ์ แต่การตรวจเลือดจะแสดงให้เห็นระดับฮอร์โมนที่สูงขึ้น
- ควรตรวจเลือด 2 ครั้งขึ้นไปเพื่อวัดระดับฮอร์โมน (ฮอร์โมนโกนาโดโทรปินของมนุษย์) โดยห่างกัน 48 ชั่วโมง ในช่วงสัปดาห์แรกของการตั้งครรภ์ปกติ ระดับฮอร์โมนนี้จะเพิ่มขึ้นเป็นสองเท่าทุก 2 วัน หากระดับต่ำหรือเพิ่มขึ้นเล็กน้อย แสดงว่าตั้งครรภ์นอกมดลูกหรือแท้งบุตร หากระดับฮอร์โมนนี้ต่ำเกินไป ควรทำการทดสอบเพิ่มเติมเพื่อหาสาเหตุ
การส่องกล้องในช่องท้องบางครั้งใช้เพื่อตรวจหาการตั้งครรภ์นอกมดลูก ซึ่งสามารถมองเห็นและยุติได้ตั้งแต่อายุครรภ์ 5 สัปดาห์ อย่างไรก็ตาม ไม่ค่อยมีการใช้บ่อยนัก เนื่องจากอัลตราซาวนด์และการตรวจเลือดมีความแม่นยำมากกว่า
ข้อร้องเรียนหลักๆ ของผู้ป่วยตั้งครรภ์นอกมดลูก:
- การมีประจำเดือนล่าช้า (73%)
- มีเลือดออกจากบริเวณอวัยวะสืบพันธุ์ (71%)
- ความเจ็บปวดที่มีลักษณะและความรุนแรงแตกต่างกัน (68%)
- อาการคลื่นไส้;
- การฉายรังสีความเจ็บปวดไปยังบริเวณเอว ทวารหนัก ต้นขาส่วนใน
- การรวมกันของอาการทั้งสามอย่างข้างต้น
การศึกษาในห้องปฏิบัติการและเครื่องมือในการตั้งครรภ์นอกมดลูก
วิธีการที่ให้ข้อมูลมากที่สุดสำหรับการวินิจฉัยการตั้งครรภ์นอกมดลูกคือการกำหนดความเข้มข้นของซับยูนิต β ของฮอร์โมนโกนาโดโทรปินของมนุษย์ (hCG) ในเลือด อัลตราซาวนด์ และการส่องกล้องตรวจช่องท้อง
เพื่อการวินิจฉัยในระยะเริ่มแรกจะดำเนินการดังต่อไปนี้:
- อัลตราซาวด์ผ่านช่องคลอด
- การตรวจสอบปริมาณของ β-subunit ของ hCG ในซีรั่มเลือด
การรวมกันของการอัลตราซาวนด์ทางช่องคลอดและการกำหนดความเข้มข้นของซับยูนิตเบต้าของ hCG ช่วยให้สามารถวินิจฉัยการตั้งครรภ์ได้ 98% ของผู้ป่วยตั้งแต่สัปดาห์ที่ 3 ของการตั้งครรภ์ การวินิจฉัยการตั้งครรภ์นอกมดลูกด้วยอัลตราซาวนด์รวมถึงการวัดความหนาของเยื่อบุโพรงมดลูก, การตรวจด้วยคลื่นเสียงความถี่สูง, การตรวจด้วยคลื่นเสียงความถี่สูงแบบดอปเปลอร์สี สามารถสงสัยการตั้งครรภ์ในมุมมดลูกได้จากความไม่สมมาตรของมดลูก, ตำแหน่งไข่ที่ไม่สมมาตร, ตรวจพบด้วยอัลตราซาวนด์
เกณฑ์หลักในการวินิจฉัยการอัลตราซาวนด์ของการตั้งครรภ์นอกมดลูก:
- โครงสร้างส่วนต่อขยายที่ไม่สม่ำเสมอและของเหลวอิสระในช่องท้อง (26.9%)
- โครงสร้างต่อมหมวกไตที่ไม่เป็นเนื้อเดียวกันโดยไม่มีของเหลวอิสระ (16%)
- ไข่ที่ได้รับการผสมพันธุ์แล้วที่อยู่นอกมดลูกและมีตัวอ่อนที่ยังมีชีวิตอยู่ (มีหัวใจเต้น) (12.9%)
- ตำแหน่งของตัวอ่อนนอกมดลูก (ไม่เต้นของหัวใจ) (6.9%)
จากผลการตรวจอัลตราซาวด์จะพบภาพเอคโคกราฟีของโพรงมดลูกในระหว่างการตั้งครรภ์นอกมดลูก 3 แบบ คือ
- I - เยื่อบุโพรงมดลูกหนาขึ้นจาก 11 ถึง 25 มม. โดยไม่มีสัญญาณของการทำลาย
- II - โพรงมดลูกมีขนาดใหญ่ขึ้น ขนาดด้านหน้า-ด้านหลัง 10-26 มม. เนื้อหาส่วนใหญ่เป็นของเหลว มีลักษณะแตกต่างกันเนื่องจากมีเลือดออกและเยื่อบุโพรงมดลูกเจริญผิดที่ในระดับที่แตกต่างกัน
- III - โพรงมดลูกปิด M-echo ในรูปแบบแถบไฮเปอร์เอโคอิกตั้งแต่ 1.6 ถึง 3.2 มม. (Kulakov VI, Demidov VN, 1996)
เพื่อชี้แจงการวินิจฉัยการตั้งครรภ์แบบท่อนำไข่ซึ่งหยุดชะงักเนื่องจากท่อนำไข่แตกภายใน มีวิธีการวิจัยเพิ่มเติมอีกมากมาย วิธีที่มีข้อมูลและทันสมัยที่สุด ได้แก่:
- การกำหนดฮอร์โมนโกนาโดโทรปินในมนุษย์หรือซับยูนิตเบตา (เบตา-โคนาโดโทรปิน) ในเลือดซีรั่มหรือปัสสาวะ
- การสแกนอัลตราซาวนด์
- การส่องกล้อง
ปัจจุบันมีวิธีการตรวจหาฮอร์โมนโกนาโดโทรปินในมนุษย์หลายวิธี บางวิธี (เช่น วิธีทางชีวภาพ) สูญเสียบทบาทสำคัญไปแล้ว เนื่องจากมีความจำเพาะและความไวสูง จึงให้ความสำคัญกับวิธีการตรวจทางภูมิคุ้มกันด้วยรังสีในการตรวจปริมาณฮอร์โมนโกนาโดโทรปินบีในซีรั่มเลือดมากกว่า วิธีการตรวจอิมมูโนแอสเซย์เอนไซม์เพื่อตรวจหาฮอร์โมนโกนาโดโทรปินในมนุษย์ในปัสสาวะ รวมถึงการทดสอบภูมิคุ้มกันประเภทอื่นๆ (เส้นเลือดฝอย แผ่น) ได้รับการประเมินในเชิงบวก วิธีการตรวจทางเซรุ่มวิทยาที่เป็นที่รู้จักกันอย่างแพร่หลายสำหรับตรวจหาฮอร์โมนโกนาโดโทรปินในมนุษย์ในปัสสาวะ เช่น ปฏิกิริยาการยับยั้งการจับตัวเป็นก้อนของเม็ดเลือดแดงหรือการตกตะกอนของอนุภาคลาเท็กซ์ มีสิทธิ์ที่จะมีอยู่ วิธีการทางห้องปฏิบัติการทั้งหมดสำหรับการวินิจฉัยการตั้งครรภ์มีความเฉพาะเจาะจงสูง โดยสังเกตคำตอบที่ถูกต้องได้ตั้งแต่ 92 ถึง 100% ตั้งแต่วันที่ 9 ถึง 12 หลังจากการปฏิสนธิของไข่ อย่างไรก็ตาม วิธีการเหล่านี้สามารถยืนยันข้อเท็จจริงของการตั้งครรภ์ได้เท่านั้นโดยไม่ระบุตำแหน่งที่แน่นอน จึงสามารถใช้สำหรับ การวินิจฉัยแยกโรคที่มีการอักเสบในส่วนต่อพ่วง โรคเยื่อบุโพรงมดลูกเจริญผิดที่ในส่วนต่อพ่วง และโรคที่คล้ายคลึงกัน
การตรวจอัลตราซาวนด์ (US) เป็นวิธีที่ไม่รุกรานที่ใช้กันอย่างแพร่หลาย ซึ่งเมื่อใช้ร่วมกับการตรวจหาฮอร์โมนเบตาโคริโอนิกโกนาโดโทรปิน จะทำให้การวินิจฉัยมีความแม่นยำมากขึ้น อาการหลักของการแท้งลูกแบบท่อนำไข่ที่ระบุด้วยอัลตราซาวนด์ ได้แก่ การไม่มีไข่ที่ได้รับการผสมพันธุ์ในโพรงมดลูก ส่วนที่ขยายใหญ่ขึ้น และมีของเหลวอยู่ในถุงทวารหนักของมดลูก การเต้นของหัวใจของตัวอ่อนในระหว่างการตั้งครรภ์นอกมดลูกนั้นพบได้น้อยมาก
การตรวจอัลตราซาวนด์ผ่านช่องคลอดช่วยให้ตรวจพบไข่ที่ได้รับการปฏิสนธิในโพรงมดลูกได้เมื่อความเข้มข้นของเบตาโคริโอนิกโกนาโดโทรปินในซีรั่มเลือดอยู่ที่ 1,000-1,200 IU/L (ประมาณ 5 วันหลังจากการเริ่มมีประจำเดือนครั้งสุดท้าย) การตรวจอัลตราซาวนด์ผ่านช่องท้องช่วยให้ตรวจพบไข่ที่ได้รับการปฏิสนธิในโพรงมดลูกได้เมื่อความเข้มข้นของเบตาโคริโอนิกโกนาโดโทรปินในซีรั่มเลือดมากกว่า 6,000 IU/L
วิธีที่ให้ข้อมูลมากที่สุดซึ่งช่วยให้วินิจฉัยแยกโรคได้แม่นยำเกือบ 100% คือการส่องกล้อง การประเมินความสามารถในการวินิจฉัยของการส่องกล้องในระดับสูงนั้นลดลงบ้างเนื่องจากวิธีนี้ค่อนข้างรุนแรงและไม่สามารถใช้ได้กับผู้ป่วยทุกราย เนื่องจากอาจเกิดภาวะแทรกซ้อนได้ระหว่างการใช้งาน
ข้อห้ามในการส่องกล้อง ได้แก่ ภาวะหัวใจและปอดล้มเหลว ภาวะช็อกทุกประเภท เยื่อบุช่องท้องอักเสบ ลำไส้อุดตัน โรคและภาวะต่างๆ ที่มาพร้อมกับการแข็งตัวของเลือดบกพร่อง พังผืดในช่องท้อง ท้องอืด โรคอ้วน การมีโรคติดเชื้อ ภาวะแทรกซ้อนร้ายแรงมักไม่เกิดขึ้นพร้อมกับการส่องกล้อง ภาวะแทรกซ้อนที่พบบ่อยที่สุด ได้แก่ ความเสียหายของลำไส้เล็กและลำไส้ใหญ่ เยื่อบุช่องท้อง หลอดเลือด รวมถึงถุงลมโป่งพองที่ผนังหน้าท้อง เยื่อบุช่องท้องและช่องกลางทรวงอก ดังนั้น จนถึงปัจจุบันนี้ ความเห็นที่ว่าควรส่องกล้องเป็นขั้นตอนสุดท้ายของการตรวจยังคงมีความเกี่ยวข้อง
วิธีการที่สูตินรีแพทย์คุ้นเคยกันดี เช่น การเจาะช่องมดลูก-ทวารหนักของช่องท้อง ซึ่งทำผ่านช่องทวารหลังช่องคลอด ยังคงมีความสำคัญอยู่ การได้เลือดสีเข้มเป็นก้อนเล็กๆ ยืนยันได้ว่ามีการตั้งครรภ์ในท่อนำไข่ อย่างไรก็ตาม ควรจำไว้ว่าการไม่มีเลือดในรอยเจาะนั้นไม่สามารถสรุปผลได้
ในหลายกรณี การวินิจฉัยแยกโรคจะช่วยเหลือด้วยการตรวจทางเนื้อเยื่อวิทยาของการขูดมดลูก การไม่มีวิลลัสของเยื่อบุโพรงมดลูกในกรณีที่มีการเปลี่ยนแปลงของเยื่อเมือกที่ชั้น decidual หรือการเปลี่ยนแปลงที่ละเอียดอ่อนกว่าในเยื่อบุโพรงมดลูก (โครงสร้างของเยื่อเมือกที่พัฒนาแบบย้อนกลับหลังจากการตั้งครรภ์ล้มเหลว เส้นเลือดพันกันเป็นเกลียว การเปลี่ยนแปลงของเยื่อบุโพรงมดลูกในรูปแบบของปรากฏการณ์ Arias-Stella และ "ต่อมแสงของ Overbeck") มักบ่งชี้ถึงการตั้งครรภ์นอกมดลูก
ในกรณีที่วินิจฉัยได้ยาก อาจใช้การตรวจภาพรังสีของท่อนำไข่และท่อนำไข่ร่วมกับการใช้สารทึบแสงละลายน้ำ หรืออาจใช้วิธีอื่นๆ เช่น การตรวจภาพรังสีของท่อนำไข่แบบเลือกเฉพาะส่วนหลังจากใส่สายสวนท่อนำไข่เบื้องต้นระหว่างการส่องกล้องตรวจภายในมดลูกก็ได้ ลักษณะของการตั้งครรภ์แบบท่อนำไข่ที่ผสมแล้วและผนังท่อนำไข่จะมีลักษณะซึมผ่านของสารทึบแสงระหว่างไข่ที่ผสมแล้วและผนังท่อนำไข่ (อาการไหล) และไข่ที่ผสมแล้วมีการซึมไม่สม่ำเสมอ
การตั้งครรภ์นอกมดลูกแบบก้าวหน้าเป็นเรื่องที่น่าเสียดายที่การวินิจฉัยได้ค่อนข้างยาก สาเหตุก็คืออาการทางคลินิกที่ไม่ชัดเจน อย่างไรก็ตาม การใช้วิธีการวิจัยสมัยใหม่ทำให้สามารถระบุการตั้งครรภ์นอกมดลูกได้ก่อนการยุติการตั้งครรภ์ การวินิจฉัยในระยะเริ่มต้นจะช่วยให้ได้รับการรักษาที่เหมาะสมและทันท่วงที ซึ่งไม่เพียงแต่ช่วยรักษาสุขภาพเท่านั้น แต่ยังช่วยรักษาระบบสืบพันธุ์ของผู้หญิงได้อีกด้วย
การตั้งครรภ์แบบก้าวหน้าในท่อนำไข่จะเกิดขึ้นในระยะเวลาสั้นๆ คือ 4-6 สัปดาห์ ไม่ค่อยนานกว่านั้น แทบจะไม่มีอาการที่ชัดเจนซึ่งมีลักษณะเฉพาะของการตั้งครรภ์นอกมดลูกแบบก้าวหน้า หากระยะเวลาล่าช้าหรือผิดปกติสำหรับผู้ป่วย อาจมีอาการที่บ่งบอกถึงการตั้งครรภ์ทางสรีรวิทยาหรือการตั้งครรภ์ที่ซับซ้อนในมดลูก เช่น การรับรสที่ผิดเพี้ยน คลื่นไส้ น้ำลายไหล อาเจียน ต่อมน้ำนมคัดตึง บางครั้งอาจมีอาการปวดเล็กน้อยในช่องท้องส่วนล่างซึ่งไม่มีสาเหตุเฉพาะเจาะจง สภาพทั่วไปของผู้ป่วยค่อนข้างน่าพอใจ การตรวจทางสูตินรีเวชในระยะเริ่มต้นของการตั้งครรภ์แบบก้าวหน้าในท่อนำไข่มักจะไม่พบข้อมูลที่ยืนยันการวินิจฉัย อาการเขียวคล้ำและการคลายตัวของเยื่อเมือกในช่องคลอดและปากมดลูกมีน้อยมาก เนื่องมาจากเนื้อเยื่อเจริญเกินและชั้นกล้ามเนื้อหนาตัวและเยื่อเมือกเปลี่ยนเป็นเยื่อบุโพรงมดลูกหนาตัว ขนาดของมดลูกในช่วง 6-7 สัปดาห์แรกจึงสอดคล้องกับระยะเวลาที่ประจำเดือนมาช้า อย่างไรก็ตาม การขยายตัวของมดลูกไม่ได้มาพร้อมกับการเปลี่ยนแปลงรูปร่าง ซึ่งยังคงเป็นรูปลูกแพร์ แบนเล็กน้อยในทิศทางหน้า-หลัง คอคอดอ่อนตัวลงอย่างอ่อนแรง ในบางกรณี อาจคลำท่อที่ขยายตัวและตรวจพบการเต้นของหลอดเลือดผ่านเพดานด้านข้างได้ การสงสัยการตั้งครรภ์แบบก้าวหน้าของท่อนำไข่จะง่ายขึ้นมากหากระยะเวลาของการตั้งครรภ์เกิน 8 สัปดาห์ นับจากนี้เป็นต้นไป ขนาดของมดลูกจะช้ากว่าระยะเวลาตั้งครรภ์ที่คาดไว้ ความเป็นไปได้ในการตรวจพบท่อนำไข่ที่หนาขึ้นจะเพิ่มขึ้น
อาการเล็กๆ น้อยๆ ที่กล่าวมาทั้งหมดทำให้สงสัยว่ามีการตั้งครรภ์แบบท่อนำไข่ที่ลุกลาม หากตรวจพบอาการเหล่านี้ในผู้หญิงที่เคยตั้งครรภ์นอกมดลูก ทำแท้ง มีไส้ติ่งอักเสบ มีการอักเสบของไส้ติ่ง มีบุตรยาก หรือใช้ยาคุมกำเนิดแบบฮอร์โมนหรือยาคุมกำเนิดแบบอื่นๆ
ในกรณีดังกล่าว การวินิจฉัยควรได้รับการชี้แจงในโรงพยาบาลเท่านั้น แผนการตรวจผู้ป่วยขึ้นอยู่กับอุปกรณ์ ห้องปฏิบัติการ และความสามารถของฮาร์ดแวร์ของโรงพยาบาล ตัวเลือกการตรวจที่ดีที่สุด: การกำหนดฮอร์โมนโคริโอนิกโกนาโดโทรปินในเลือดหรือปัสสาวะ และการสแกนอัลตราซาวนด์ หากจำเป็น - การส่องกล้อง
หากไม่สามารถใช้เครื่องอัลตราซาวนด์และการส่องกล้องตรวจภายในช่องท้อง การตรวจอาจใช้เวลานานขึ้น การวินิจฉัยอาจมีสองขั้นตอน ขึ้นอยู่กับทัศนคติของผู้ป่วยต่อการตั้งครรภ์ในมดลูกที่อาจเกิดขึ้น เมื่อยืนยันการตั้งครรภ์ที่ต้องการด้วยวิธีการตรวจฮอร์โมนโกนาโดโทรปินของรกที่มีอยู่แล้ว แพทย์จะติดตามผู้ป่วยอย่างต่อเนื่องเป็นระยะเวลาหนึ่ง ซึ่งจะทำให้สามารถระบุตำแหน่งของไข่ได้ด้วยการตรวจทางช่องคลอดเป็นประจำ หากผู้หญิงไม่สนใจที่จะตั้งครรภ์ แพทย์อาจขูดมดลูกและตรวจเนื้อเยื่อที่เอาออกหรือตรวจด้วยกล้องตรวจท่อนำไข่ ควรเน้นย้ำอีกครั้งว่า การตรวจผู้ป่วยที่สงสัยว่าตั้งครรภ์นอกมดลูกแบบค่อยเป็นค่อยไป ควรดำเนินการในโรงพยาบาล ซึ่งสามารถจัดห้องผ่าตัดได้ตลอดเวลาเพื่อให้การดูแลทางศัลยกรรมฉุกเฉิน
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
การติดตามตรวจวินิจฉัยหลังการรักษา
หนึ่งสัปดาห์หลังการรักษาการตั้งครรภ์นอกมดลูก ควรตรวจระดับฮอร์โมนการตั้งครรภ์ (ฮอร์โมนโกนาโดโทรปินของมนุษย์) ซ้ำหลายๆ ครั้ง หากระดับลดลง การตั้งครรภ์นอกมดลูกก็จะยุติลง (บางครั้งระดับฮอร์โมนอาจเพิ่มขึ้นในช่วงไม่กี่วันแรกหลังการรักษา แต่โดยทั่วไปแล้วจะลดลง) ในบางกรณี การตรวจซ้ำเป็นระยะเวลานานขึ้น (ตั้งแต่หลายสัปดาห์จนถึงหลายเดือน) จนกว่าแพทย์จะแน่ใจว่าระดับฮอร์โมนลดลงจนน้อยที่สุด
ควรคิดถึงเรื่องอะไร?
หากคุณตั้งครรภ์และมีความเสี่ยง คุณควรได้รับการตรวจอย่างละเอียด แพทย์อาจไม่เห็นด้วยกับปัจจัยเสี่ยงของการตั้งครรภ์นอกมดลูกเสมอไป แต่สิ่งหนึ่งที่ชัดเจนคือ ความเสี่ยงจะเพิ่มขึ้นหากมีประวัติการตั้งครรภ์นอกมดลูก การผ่าตัดท่อนำไข่ หรือการตั้งครรภ์โดยใส่ห่วงอนามัยร่วมด้วย
ชุดทดสอบการตั้งครรภ์ซึ่งขายในร้านขายยาทั่วไปและต้องตรวจปัสสาวะนั้นสามารถระบุภาวะตั้งครรภ์ได้อย่างแม่นยำ แต่ไม่สามารถตรวจพบพยาธิสภาพ เช่น การตั้งครรภ์นอกมดลูกได้ ดังนั้น หลังจากที่คุณได้ผลบวกที่บ้านและสงสัยว่าเป็นการตั้งครรภ์นอกมดลูก คุณควรไปพบแพทย์ซึ่งจะสั่งให้ตรวจเลือดและอัลตราซาวนด์หากจำเป็น
การวินิจฉัยที่แตกต่างกัน
สำหรับการวินิจฉัยแยกโรคของการตั้งครรภ์ในมดลูกที่ไม่พัฒนาหรือหยุดชะงักและการตั้งครรภ์นอกมดลูก จะมีการขูดมดลูก ในกรณีของการตั้งครรภ์นอกมดลูก จะตรวจพบเนื้อเยื่อรกที่ไม่มีวิลลัสของเนื้อเยื่อมดลูก (ปรากฏการณ์ Arias-Stella) (เซลล์เยื่อบุโพรงมดลูกที่มีสีผิดปกติ) ในการขูด ในกรณีของการตั้งครรภ์ในมดลูกที่หยุดชะงัก การขูดจะมีเศษหรือส่วนของไข่ ซึ่งเป็นองค์ประกอบของเนื้อเยื่อมดลูก
การตั้งครรภ์แบบก้าวหน้าของท่อนำไข่จะแตกต่างไปจาก:
- การตั้งครรภ์ระยะเริ่มต้น;
- เลือดออกผิดปกติจากมดลูก;
- ภาวะอักเสบเรื้อรังของส่วนประกอบของมดลูก
การยุติการตั้งครรภ์เนื่องจากการแตกของท่อนำไข่ แบ่งได้ดังนี้
- ภาวะหลอดเลือดรังไข่โป่งพอง
- การเกิดแผลในกระเพาะอาหารและลำไส้เล็กส่วนต้นทะลุ;
- อาการตับและม้ามแตก;
- การบิดของซีสต์รังไข่หรือก้านเนื้องอก
- ไส้ติ่งอักเสบเฉียบพลัน;
- เยื่อบุช่องท้องอักเสบเฉียบพลัน
การตั้งครรภ์ที่ถูกขัดขวางด้วยการแตกของถุงภายในของทารกในครรภ์ (การแท้งลูกแบบท่อนำไข่) จะต้องแยกความแตกต่างจาก:
- การทำแท้ง;
- การกำเริบของโรคท่อนำไข่และรังไข่อักเสบเรื้อรัง
- เลือดออกผิดปกติจากมดลูก;
- การบิดของก้านเนื้องอกรังไข่;
- ภาวะหลอดเลือดรังไข่โป่งพอง
- โรคไส้ติ่งอักเสบเฉียบพลัน
ใครจะติดต่อได้บ้าง?
การรักษา การตั้งครรภ์นอกมดลูก
การรักษาประกอบด้วยการใช้ยาและการผ่าตัด ในกรณีส่วนใหญ่ ควรใช้มาตรการทันทีเพื่อความปลอดภัยของผู้หญิง ยาจะถูกกำหนดให้ในกรณีที่วินิจฉัยความผิดปกตินี้ในระยะเริ่มต้นก่อนที่ท่อนำไข่จะได้รับความเสียหาย ส่วนใหญ่มักจะใช้เมโธเทร็กเซต 1-2 โดสก็เพียงพอที่จะยุติการตั้งครรภ์ได้ ในกรณีนี้ ไม่จำเป็นต้องผ่าตัด แต่เพื่อความแน่ใจ ควรตรวจเลือดซ้ำ
หากการตั้งครรภ์นอกมดลูกดำเนินมาเป็นเวลานาน การผ่าตัดเป็นทางเลือกที่ปลอดภัยกว่า หากเป็นไปได้ อาจใช้การส่องกล้อง (แผลเล็ก ๆ ในช่องท้อง) แต่ในกรณีฉุกเฉิน แผลจะใหญ่กว่ามาก
ในกรณีส่วนใหญ่ การตั้งครรภ์นอกมดลูกจะถูกยุติทันทีเพื่อหลีกเลี่ยงการแตกของท่อนำไข่และการเสียเลือดมาก การรักษาขึ้นอยู่กับเวลาที่วินิจฉัยการตั้งครรภ์และสุขภาพโดยทั่วไปของผู้หญิง หากไม่มีเลือดออกในระหว่างการตั้งครรภ์นอกมดลูก ผู้หญิงสามารถเลือกวิธีการยุติการตั้งครรภ์ได้ - ยาหรือการผ่าตัด ยา ยาเช่นเมโธเทร็กเซตใช้เพื่อยุติการตั้งครรภ์นอกมดลูก ในกรณีนี้ การวางยาสลบและการกรีดช่องมดลูกจะไม่ถูกนำมาใช้ แต่สิ่งนี้จะทำให้เกิดผลข้างเคียงและต้องตรวจเลือดเป็นเวลาหลายสัปดาห์เพื่อให้แน่ใจว่าการรักษามีประสิทธิภาพ
เมโทเทร็กเซตจะมีผลในเชิงบวกหาก:
- ระดับฮอร์โมนการตั้งครรภ์ในเลือดต่ำกว่า 5,000
- ระยะเวลาการตั้งครรภ์ - นานถึง 6 สัปดาห์;
- ตัวอ่อนยังไม่มีกิจกรรมของหัวใจ
การผ่าตัด
หากการตั้งครรภ์นอกมดลูกทำให้เกิดอาการรุนแรง เช่น มีเลือดออกและมีระดับฮอร์โมนสูง จำเป็นต้องผ่าตัด เนื่องจากโอกาสที่ยาจะได้ผลมีน้อยมาก และท่อนำไข่จะแตกได้ชัดเจน หากเป็นไปได้ จะต้องทำการส่องกล้อง (แผลเล็ก ๆ ในช่อง) หากท่อนำไข่แตก จำเป็นต้องผ่าตัดฉุกเฉิน
บางครั้งการตั้งครรภ์นอกมดลูกอาจจบลงด้วยการแท้งบุตรโดยธรรมชาติ ซึ่งในกรณีดังกล่าวไม่จำเป็นต้องรักษาใดๆ อย่างไรก็ตาม แพทย์ยังคงยืนกรานให้ตรวจเลือดเพื่อให้แน่ใจว่าระดับฮอร์โมนลดลง
บางครั้งการตั้งครรภ์นอกมดลูกไม่สามารถรักษาได้:
- หากระดับฮอร์โมนไม่ลดลงและเลือดไม่หยุดไหลหลังจากรับประทานเมโทเทร็กเซต จำเป็นต้องผ่าตัด
- สามารถรับประทานเมโทเทร็กเซตได้หลังการผ่าตัด
การรักษาทางศัลยกรรมสำหรับการตั้งครรภ์นอกมดลูก
ในกรณีของการตั้งครรภ์นอกมดลูก จะมีการกำหนดให้ใช้เมโทเทร็กเซตก่อน แต่ต้องตรวจเลือดหลายครั้ง
การผ่าตัดมีหลายประเภทสำหรับการตั้งครรภ์นอกมดลูกที่ท่อนำไข่ ได้แก่ การทำ salpingostomy (การสร้างช่องเปิดในท่อนำไข่ที่เชื่อมช่องว่างระหว่างท่อกับช่องท้อง) หรือการตัด salpingectomy (การตัดท่อนำไข่ออก)
การทำ Salpingostomy มีผลคล้ายกับยาเมโทเทร็กเซต เพราะยาทั้ง 2 ชนิดมีประสิทธิภาพเท่ากันและรักษาโอกาสการตั้งครรภ์ในอนาคตได้
การผ่าตัดเป็นการแก้ไขปัญหาที่รวดเร็ว แต่การผ่าตัดจะทิ้งรอยแผลเป็นไว้ซึ่งอาจก่อให้เกิดปัญหาในระหว่างตั้งครรภ์ในอนาคตได้ การผ่าตัดท่อนำไข่อาจก่อให้เกิดอันตรายต่อท่อนำไข่ ขึ้นอยู่กับตำแหน่งของการเกาะติดและขนาดของตัวอ่อน รวมถึงประเภทของการผ่าตัดด้วย
การผ่าตัดเป็นวิธีเดียวที่จะยุติการตั้งครรภ์นอกมดลูกหากการตั้งครรภ์มีอายุมากกว่า 6 สัปดาห์ หรือมีเลือดออกภายใน
การยุติการตั้งครรภ์นอกมดลูกด้วยการผ่าตัดถือเป็นวิธีที่มีประสิทธิภาพสูงสุดในทุกระยะ หากอายุครรภ์เกิน 6 สัปดาห์และมีเลือดออก การผ่าตัดเป็นวิธีเดียวที่จะแก้ไขปัญหาได้ หากเป็นไปได้ อาจทำการส่องกล้อง (แผลเล็ก ๆ ในโพรงมดลูก) หลังจากนั้นกระบวนการฟื้นตัวจะใช้เวลาไม่นาน
การเลือกวิธีการผ่าตัด
การยุติการตั้งครรภ์นอกมดลูกทำได้ 2 วิธี คือ การผ่าตัดเปิดท่อนำไข่ (salpingostomy) และการผ่าตัดตัดท่อนำไข่ (salpingectomy)
- การผ่าตัดเปิดท่อนำไข่ การผ่าตัดนี้จะทำโดยนำตัวอ่อนออกผ่านช่องเปิดเล็กๆ ในท่อนำไข่ ซึ่งจะหายเองหรือเย็บปิดไว้ การผ่าตัดนี้จะทำหากตัวอ่อนมีขนาดเล็กกว่า 2 ซม. และอยู่ที่ปลายสุดของท่อนำไข่
- การผ่าตัดตัดท่อนำไข่ การผ่าตัดนี้จะทำในกรณีที่ท่อนำไข่ยืดออกและมีความเสี่ยงที่ท่อจะแตก
การผ่าตัดทั้งสองประเภทนี้ทำได้โดยการส่องกล้อง (แผลเล็ก) หรือการผ่าตัดช่องท้องแบบปกติ การส่องกล้องจะสร้างความเสียหายน้อยกว่าและกระบวนการฟื้นตัวก็เร็วกว่าการผ่าตัดเปิดช่องท้อง แต่ในกรณีของการตั้งครรภ์นอกมดลูกที่ช่องท้องหรือการยุติการตั้งครรภ์นอกมดลูกแบบฉุกเฉิน มักจะทำการผ่าตัดเปิดช่องท้อง
ควรคิดถึงเรื่องอะไร?
เมื่อตัวอ่อนอยู่ในท่อนำไข่ที่สมบูรณ์ แพทย์จะพยายามยุติการตั้งครรภ์โดยไม่ให้ท่อนำไข่ได้รับความเสียหาย ในกรณีที่ท่อนำไข่แตก แพทย์จะทำการผ่าตัดฉุกเฉินเพื่อยุติการตั้งครรภ์
การรักษาภาวะตั้งครรภ์นอกมดลูกที่บ้าน
หากคุณอยู่ในกลุ่มเสี่ยง ให้ซื้อชุดตรวจการตั้งครรภ์ หากผลเป็นบวก ให้ไปพบสูตินรีแพทย์เพื่อยืนยันการตั้งครรภ์ แจ้งความกังวลของคุณให้แพทย์ทราบ
หากคุณใช้ยาเมโทเทร็กเซตเพื่อยุติการตั้งครรภ์นอกมดลูก คุณต้องเตรียมใจไว้กับผลข้างเคียง
หากคุณแท้งลูกไม่ว่าจะสัปดาห์ไหนก็ตาม คุณอาจต้องใช้เวลาเพื่อคร่ำครวญถึงการสูญเสียครั้งนี้ ผู้หญิงมักประสบกับภาวะซึมเศร้าอันเป็นผลจากการเปลี่ยนแปลงของฮอร์โมนอย่างกะทันหันที่เกิดขึ้นหลังการแท้งลูก หากอาการซึมเศร้ายังคงอยู่เป็นเวลานาน คุณควรไปพบนักจิตวิทยา
คุยกับผู้หญิงคนอื่นๆ ที่เคยประสบกับการสูญเสียที่คล้ายกันหรือกับเพื่อน
การรักษาด้วยยาสำหรับการตั้งครรภ์นอกมดลูก
การใช้ยาจะใช้เฉพาะในระยะเริ่มต้นของการวินิจฉัยการตั้งครรภ์นอกมดลูก (เมื่อตัวอ่อนยังไม่แตกของท่อนำไข่) ยาจะก่อให้เกิดอันตรายต่อท่อนำไข่น้อยกว่าการผ่าตัด
ยาเหล่านี้จะถูกกำหนดให้ใช้ในระยะเริ่มแรกของการวินิจฉัยการตั้งครรภ์นอกมดลูกในกรณีที่ไม่มีเลือดออก รวมถึงเมื่อ:
- ระดับฮอร์โมนต่ำกว่า 5,000;
- ไม่เกิน 6 สัปดาห์นับจากรอบเดือนครั้งสุดท้าย;
- ตัวอ่อนยังไม่มีจังหวะการเต้นของหัวใจ
หากระยะเวลาการตั้งครรภ์เกิน 6 สัปดาห์อาจใช้วิธีการผ่าตัดซึ่งถือเป็นวิธียุติการตั้งครรภ์ที่ปลอดภัยและเชื่อถือได้มากกว่า
ควรคิดถึงเรื่องอะไร?
ในระยะเริ่มต้นของการตั้งครรภ์นอกมดลูก จะมีการกำหนดให้ใช้เมโทเทร็กเซต แต่หากระยะเวลาดังกล่าวเกินกว่า 6 สัปดาห์ การผ่าตัดถือว่าเป็นวิธีการยุติการตั้งครรภ์ที่ปลอดภัยและเชื่อถือได้มากกว่า
ในกรณีนี้คุณจะต้องทำการตรวจเลือดหลายครั้งเพื่อให้แน่ใจว่าระดับฮอร์โมนกำลังลดลง
เมโธเทร็กเซตอาจทำให้เกิดผลข้างเคียงที่ไม่พึงประสงค์ เช่น คลื่นไส้ ปวดท้อง หรือท้องเสีย ตามสถิติ ผู้หญิง 1 ใน 4 คนจะมีอาการปวดท้องเมื่อเพิ่มขนาดยานี้เพื่อให้มีประสิทธิภาพมากขึ้น อาการปวดอาจเป็นผลมาจากการเคลื่อนตัวของทารกในครรภ์ผ่านท่อนำไข่หรือผลเสียของยาต่อร่างกาย
เมโทเทร็กเซต หรือ การผ่าตัด?
หากตรวจพบการตั้งครรภ์นอกมดลูกในระยะเริ่มต้นและไม่ได้ทำให้ท่อนำไข่แตก ให้ใช้เมโธเทร็กเซตได้ ไม่จำเป็นต้องผ่าตัด อันตรายมีน้อย และผู้หญิงสามารถตั้งครรภ์อีกครั้งได้ หากคุณไม่มีแผนจะมีลูกอีกในอนาคต การผ่าตัดเป็นทางเลือกที่ดีที่สุด เนื่องจากจะได้ผลลัพธ์เร็วขึ้นและความเสี่ยงในการมีเลือดออกก็ลดลง
การรักษาประเภทอื่น ๆ
การตั้งครรภ์นอกมดลูกเป็นอันตรายถึงชีวิตสำหรับผู้หญิง ดังนั้นจึงต้องใช้มาตรการทันทีเพื่อยุติการตั้งครรภ์ ซึ่งได้แก่ การผ่าตัด ยาบางชนิด และการตรวจเลือด ไม่มีวิธีอื่นในการรักษาภาวะนี้ เนื่องจากมีความเสี่ยงที่จะเกิดเลือดออกรุนแรงและเสียชีวิต
การป้องกัน
หากคุณสูบบุหรี่ คุณต้องเลิกนิสัยไม่ดีนี้ เนื่องจากผู้สูบบุหรี่มีแนวโน้มที่จะเกิดภาวะผิดปกติของการตั้งครรภ์ได้มากกว่า และยิ่งคุณสูบบุหรี่มากเท่าไร ความเสี่ยงที่จะเกิดการตั้งครรภ์นอกมดลูกก็จะเพิ่มมากขึ้นเท่านั้น
การมีเพศสัมพันธ์อย่างปลอดภัย (เช่น การใช้ถุงยางอนามัย) เป็นการป้องกันโรคติดต่อทางเพศสัมพันธ์และเป็นผลให้เกิดกระบวนการอักเสบของอวัยวะในอุ้งเชิงกรานซึ่งนำไปสู่การสร้างเนื้อเยื่อแผลเป็นในท่อนำไข่ ซึ่งเป็นสาเหตุของการตั้งครรภ์นอกมดลูก
การป้องกันการตั้งครรภ์นอกมดลูกนั้นเป็นไปไม่ได้ แต่การวินิจฉัยอย่างทันท่วงที (ตั้งแต่ช่วงแรกๆ) จะช่วยหลีกเลี่ยงภาวะแทรกซ้อนที่อาจนำไปสู่การเสียชีวิตได้ สตรีที่มีความเสี่ยงควรได้รับการตรวจอย่างละเอียดตั้งแต่เนิ่นๆ ของการตั้งครรภ์
พยากรณ์
ผู้หญิงมักจะประสบกับภาวะแท้งบุตรที่ยากลำบากมาก คุณสามารถโศกเศร้าได้ชั่วขณะและขอความช่วยเหลือจากคนที่คุณรักและเพื่อน ๆ ในช่วงเวลาที่ยากลำบากนี้ บางครั้งภาวะซึมเศร้าก็ปรากฏขึ้น หากเป็นอยู่เกิน 2 สัปดาห์ ควรปรึกษาแพทย์ ผู้หญิงมักกังวลว่าจะสามารถตั้งครรภ์อีกครั้งได้หรือไม่ การตั้งครรภ์นอกมดลูกไม่ได้หมายความว่าผู้หญิงคนนั้นจะเป็นหมัน แต่สิ่งหนึ่งที่ชัดเจนคือ
- การตั้งครรภ์อาจเป็นเรื่องยาก;
- ความเสี่ยงในการเกิดการตั้งครรภ์นอกมดลูกซ้ำมีค่อนข้างสูง
หากคุณตั้งครรภ์อีกครั้ง อย่าลืมแจ้งให้แพทย์ทราบเกี่ยวกับการตั้งครรภ์นอกมดลูกครั้งก่อนของคุณ การตรวจเลือดเป็นประจำในช่วงสัปดาห์แรกของการตั้งครรภ์จะช่วยระบุความผิดปกติที่อาจเกิดขึ้นได้ในระยะเริ่มต้น
ความอุดมสมบูรณ์ในอนาคต
ความสามารถในการเจริญพันธุ์ในอนาคตและโอกาสตั้งครรภ์นอกมดลูกอีกครั้งขึ้นอยู่กับว่าคุณอยู่ในกลุ่มเสี่ยงหรือไม่ ปัจจัยเสี่ยง ได้แก่ การสูบบุหรี่ การใช้เทคโนโลยีช่วยการเจริญพันธุ์ และความเสียหายของท่อนำไข่ หากคุณมีท่อนำไข่ข้างหนึ่งที่ยังสมบูรณ์ การทำ salpingostomy และการตัดท่อนำไข่ออกจะมีผลเช่นเดียวกันต่อความสามารถในการตั้งครรภ์อีกครั้ง หากท่อนำไข่อีกข้างได้รับความเสียหาย แพทย์มักจะแนะนำให้ทำ salpingostomy ซึ่งจะเพิ่มโอกาสที่คุณจะเป็นแม่อีกครั้ง

